АСТ в крови повышен: норма, причины и отличие от АЛТ
В биохимическом анализе АСТ почти всегда стоит рядом с АЛТ — и многие воспринимают их как взаимозаменяемые показатели. Это не так. АСТ реагирует не только на печень, но и на сердце и мышцы, и именно это делает его особенно ценным диагностическим инструментом. Разбираемся, что такое аспартатаминотрансфераза, какие значения считаются нормой, почему фермент может быть повышен — и когда высокий АСТ требует немедленного вызова скорой.
Что такое АСТ и чем он отличается от АЛТ
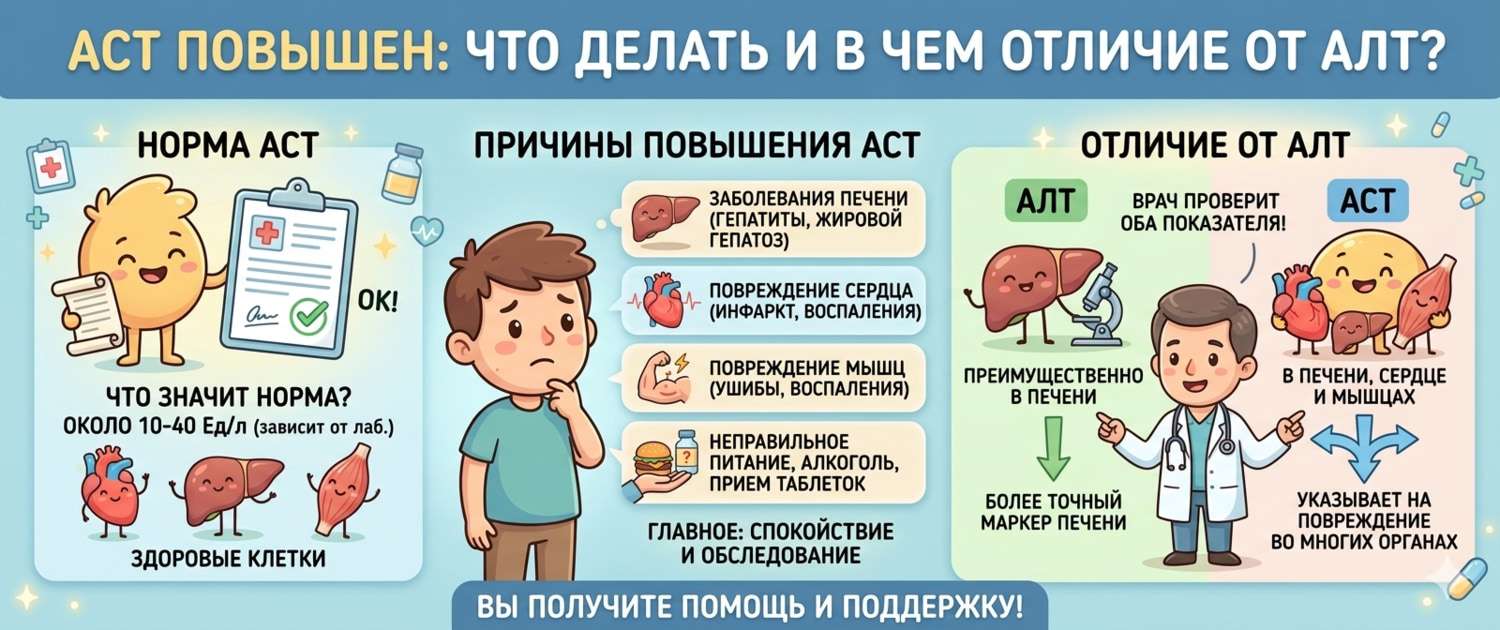
АСТ, или аспартатаминотрансфераза, — фермент, участвующий в обмене аминокислот. В отличие от АЛТ, который сосредоточен преимущественно в печени, АСТ в значимых концентрациях содержится сразу в нескольких тканях: сердечной мышце, скелетных мышцах, печени, почках и головном мозге.
Именно эта «многоликость» определяет его диагностическую ценность. Изолированный подъём АЛТ почти наверняка указывает на печень. Подъём АСТ — более широкий сигнал: он говорит о повреждении клеток, но не уточняет, каких именно. Чтобы разобраться, нужно смотреть оба показателя в паре и считать их соотношение.
В норме АСТ почти не попадает в кровь. Когда клетки любой из перечисленных тканей разрушаются — от воспаления, токсинов, нарушения кровоснабжения или травмы — фермент выходит в кровоток и его концентрация растёт. В бланке анализа он обозначается как AST или ASAT.
Норма АСТ в крови по полу и возрасту
Референсные значения АСТ, как и большинства ферментов, зависят от пола и возраста. У мужчин верхняя граница чуть выше из-за большего объёма мышечной массы. У детей первого года жизни норма заметно выше взрослой — это физиологично.
| Группа | Норма (Ед/л) |
|---|---|
| Мужчины | до 40 |
| Женщины | до 32 |
| Беременные | до 32 |
| Дети до 1 года | до 58 |
| Дети 1–14 лет | до 44 |
Референсные значения могут незначительно различаться между лабораториями в зависимости от метода анализа. Всегда ориентируйтесь на нормы, указанные на вашем конкретном бланке.
Почему АСТ повышен: сердце, печень или мышцы
Главная особенность АСТ — он реагирует сразу на несколько органов, и степень повышения помогает сориентироваться в причинах.
Инфаркт миокарда — исторически один из первых лабораторных маркеров острого повреждения сердца. При гибели клеток сердечной мышцы АСТ начинает расти уже через 6–12 часов после начала события, достигает пика к концу первых суток и нормализуется за 3–5 дней. Сегодня для диагностики инфаркта используют более чувствительные маркеры — тропонин и КФК-МВ, — но АСТ по-прежнему входит в стандартный кардиологический профиль.
Заболевания печени дают рост АСТ параллельно с АЛТ, но обычно в меньшей степени. Исключение — алкогольная болезнь печени: при ней АСТ нередко превышает АЛТ, что и отражает коэффициент де Ритиса. Гепатиты, цирроз, жировой гепатоз, токсическое и лекарственное поражение — все эти состояния повышают оба фермента одновременно.
Повреждение скелетных мышц — рабдомиолиз после тяжёлых травм, длительного сдавления, интенсивных тренировок или воспаления мышц (миозит) — даёт умеренный подъём АСТ при нормальном или незначительно повышенном АЛТ. Именно поэтому за 24 часа до анализа нельзя интенсивно тренироваться: даже обычное занятие в спортзале способно исказить результат.
Другие причины: сердечная недостаточность с хроническим нарушением кровообращения, тромбоэмболия лёгочной артерии, лекарственное воздействие (статины, антибиотики, противогрибковые препараты).
Почему АСТ понижен: когда это важно
Низкий АСТ — редкая находка, и в большинстве случаев не требует лечения сама по себе.
Наиболее частая причина — дефицит витамина B6 (пиридоксина). B6 является коферментом, без которого аспартатаминотрансфераза не может нормально функционировать. Дефицит встречается при несбалансированном питании, алкоголизме, приёме некоторых препаратов (изониазид, пеницилламин).
Терминальная стадия цирроза парадоксально даёт нормальный или сниженный АСТ: когда гепатоцитов почти не осталось, вырабатывать фермент попросту нечем. В этом случае низкий АСТ на фоне других признаков тяжёлой печёночной недостаточности — тревожный, а не обнадёживающий признак. Тяжёлая почечная недостаточность нарушает общий обмен и снижает активность многих ферментов.
Коэффициент де Ритиса: как читать АСТ и АЛТ вместе
Интерпретировать АСТ в отрыве от АЛТ — значит видеть только половину картины. Их соотношение, коэффициент де Ритиса (АСТ/АЛТ), уточняет источник повреждения.
| Коэффициент де Ритиса | Вероятная причина |
|---|---|
| Менее 1 | Поражение печени: вирусный гепатит, жировой гепатоз |
| 1–2 | Неспецифично, требует дополнительной диагностики |
| Более 2 | Алкогольная болезнь печени или повреждение сердца/мышц |
Расчёт простой: разделите значение АСТ на значение АЛТ из своего бланка. Например, АСТ = 80, АЛТ = 35 → коэффициент 2,3 → нужно думать о сердце или алкоголе.
Для полноценной оценки к АСТ и АЛТ добавляют щелочную фосфатазу, ГГТ и билирубин при подозрении на печень — или тропонин и КФК при подозрении на сердце. Общий анализ крови помогает оценить воспалительный фон и исключить другие системные причины отклонений. При комплексной оценке функции печени удобно использовать полную панель печёночных проб.
Расшифровка АСТ в биохимии: как подготовиться к анализу
Подготовка к анализу на АСТ не сложная, но важная: несоблюдение правил — одна из самых частых причин ложного повышения.
Кровь сдают натощак — после 8–12 часов голодания. За сутки до анализа исключают алкоголь и интенсивные физические нагрузки: мышечная активность разрушает миофибриллы и закономерно поднимает АСТ даже у здорового человека. За 30 минут до забора крови — не курить.
Обязательно предупредите врача обо всех принимаемых препаратах. Статины, антибиотики, противогрибковые средства, обезболивающие — все они способны повышать АСТ без какой-либо болезни. Врач учтёт это при интерпретации или порекомендует временно отменить препарат.
АСТ повышен: что делать и когда вызывать врача
Немедленно вызывайте скорую, если высокий АСТ сочетается с:
- Болью или давлением в груди, особенно отдающей в руку, челюсть или спину.
- Одышкой, резкой слабостью, холодным потом.
- Учащённым или перебоями сердцебиения.
Это возможные признаки острого коронарного события. Каждая минута критична.
Плановый визит к терапевту необходим, если:
- АСТ превышает норму более чем в 2 раза без явных симптомов.
- АСТ повышен одновременно с АЛТ и есть признаки поражения печени: желтуха, тяжесть в правом подреберье, тёмная моча.
- Повышение подтверждается при повторном анализе через 1–2 недели.
Заключение
АСТ — универсальный маркер клеточного повреждения, который смотрит сразу за сердцем, мышцами и печенью. Его главная диагностическая сила раскрывается только в паре с АЛТ: их соотношение помогает врачу направить поиск в нужную сторону ещё до дополнительных исследований. Интерпретировать АСТ изолированно — значит рисковать пропустить важный сигнал или, наоборот, поднять ложную тревогу.
Статья носит информационный характер. Интерпретация анализов и назначение лечения — исключительно задача врача.
Часто задаваемые вопросы
АЛТ — преимущественно печёночный фермент, его рост почти всегда указывает на повреждение гепатоцитов. АСТ содержится ещё и в сердечной и скелетной мышцах, поэтому его повышение может говорить как о болезни печени, так и о сердечной патологии или мышечной травме. Именно поэтому оба показателя всегда оценивают вместе, а не по отдельности.
Коэффициент де Ритиса — это отношение АСТ к АЛТ: делите значение АСТ на значение АЛТ из своего бланка. Результат ниже 1 указывает на поражение печени (хронический гепатит, жировой гепатоз). Выше 2 — на алкогольную болезнь печени или повреждение сердца и мышц. Значение от 1 до 2 неспецифично и требует дополнительной диагностики.
Да, и это одна из самых частых причин ложного повышения. Интенсивная физическая нагрузка разрушает миофибриллы скелетных мышц, и АСТ умеренно растёт даже у абсолютно здорового человека. Именно поэтому за 24 часа до анализа нужно исключить серьёзные тренировки.
Начните с терапевта: он оценит результат в контексте других показателей биохимии и направит к нужному специалисту. При подозрении на сердечную патологию — к кардиологу, при признаках поражения печени — к гастроэнтерологу или гепатологу. Если высокий АСТ сочетается с болью в груди или одышкой — вызывайте скорую немедленно, не ждите записи к врачу.
Да, повторный анализ через 1–2 недели — стандартная практика. Он позволяет исключить временные причины (нагрузка, лекарства, питание накануне) и оценить динамику. Если повышение сохраняется, врач дополнит картину тропонином, КФК и расширенной биохимией.
Низкий АСТ чаще всего указывает на дефицит витамина B6, который необходим для работы фермента, или на длительное голодание. Реже — на терминальную стадию цирроза, когда гепатоцитов почти не осталось. В последнем случае низкий АСТ на фоне признаков тяжёлой печёночной недостаточности — тревожный, а не обнадёживающий результат.
Загрузите фото или PDF анализа
ИИ расшифрует результаты анализов за 30 секунд
Выбрать файлОцените сервис
Ваш отзыв помогает нам улучшать сервис