Паратгормон: что это за гормон, нормы и причины отклонений
Боли в костях без травм, камни в почках, постоянная слабость или напротив — мышечные судороги и онемение пальцев. Все эти симптомы могут указывать на нарушение работы четырёх крошечных желёз, о существовании которых большинство людей даже не подозревает. Паратгормон (ПТГ) вырабатывается паращитовидными железами и является главным регулятором обмена кальция в организме. Его отклонение от нормы — вверх или вниз — нарушает работу костей, почек, мышц и нервной системы. В этой статье разберём, как работает паратгормон, какие значения считаются нормальными, почему он отклоняется от нормы и когда это требует лечения.
Что такое паратгормон и как он регулирует кальций
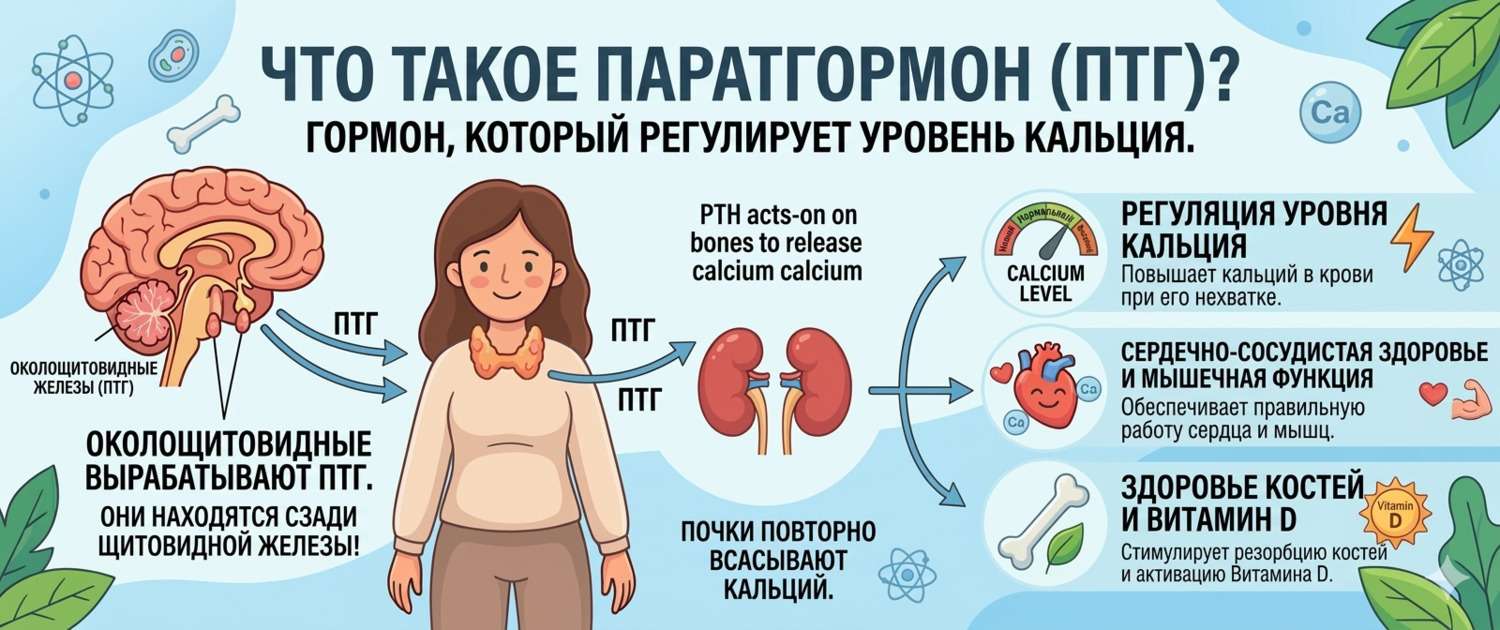
Паращитовидные железы — четыре небольших образования размером с рисовое зерно, расположенные на задней поверхности щитовидной железы. Несмотря на миниатюрные размеры, они контролируют один из ключевых минеральных балансов организма.
Паратгормон — полипептидный гормон, главная задача которого — поддерживать уровень кальция в крови в узком диапазоне 2,15–2,55 ммоль/л. Этот диапазон критичен: кальций нужен для сокращения мышц, передачи нервных импульсов, свёртывания крови и минерализации костей. Даже незначительное отклонение нарушает эти процессы.
Как работает механизм регуляции — это классический пример отрицательной обратной связи:
- Кальций в крови падает → паращитовидные железы выбрасывают ПТГ
- ПТГ действует на три органа-мишени: кости (усиливает резорбцию, высвобождая кальций), почки (усиливает реабсорбцию кальция и активирует витамин D) и кишечник (через витамин D усиливает всасывание кальция из пищи)
- Кальций в крови растёт → секреция ПТГ тормозится
Одновременно ПТГ снижает реабсорбцию фосфора в почках, поэтому при гиперпаратиреозе кальций растёт, а фосфор падает — характерная лабораторная пара.
Тесная связь ПТГ с витамином D делает их совместную оценку обязательной: дефицит витамина D — одна из ведущих причин вторичного повышения паратгормона.
Как правильно сдать анализ на паратгормон
Паратгормон определяется в сыворотке крови иммуноферментным или электрохемилюминесцентным методом. Чаще всего анализ назначается в комплексе с кальцием (общим и ионизированным), фосфором и витамином D — только в таком сочетании результат информативен.
Правила подготовки:
- Кровь сдаётся утром натощак — последний приём пищи за 8–12 часов.
- За сутки исключить алкоголь и интенсивные физические нагрузки.
- За 2–3 дня прекратить приём препаратов кальция и витамина D по согласованию с врачом — они могут искусственно нормализовать картину.
- Препараты лития, тиазидные диуретики и кортикостероиды влияют на кальциевый обмен — предупредите врача.
- При контрольных анализах сдавать в одной лаборатории: методы определения ПТГ между лабораториями существенно различаются.
Показания для направления на анализ:
- Гиперкальциемия или гипокальциемия, обнаруженная в биохимическом анализе
- Мочекаменная болезнь, особенно кальциевые камни
- Остеопороз или снижение костной плотности по данным денситометрии
- Хроническая болезнь почек — обязательный мониторинг
- Симптомы гипокальциемии: судороги, онемение, покалывание
- Случайная находка при обследовании по поводу слабости и усталости
Норма паратгормона у взрослых: таблица по возрасту
Референсные значения варьируют в зависимости от метода анализа и лаборатории.
| Категория | Норма (пг/мл) | Норма (пмоль/л) |
|---|---|---|
| Взрослые 18–30 лет | 10–65 | 1,05–6,84 |
| Взрослые 30–70 лет | 15–65 | 1,58–6,84 |
| Пожилые > 70 лет | 15–75 | 1,58–7,89 |
| Беременные | 10–60 | 1,05–6,31 |
У пожилых верхняя граница нормы несколько выше — это физиологически связано со снижением всасывания кальция и витамина D с возрастом. Небольшое повышение ПТГ в этой группе не всегда требует лечения — важен контекст уровней кальция и витамина D.
При беременности паратгормон физиологически снижается в первой половине из-за активного переноса кальция к плоду через плаценту и увеличения кишечного всасывания. Повышение ПТГ при беременности требует обязательного обследования.
Повышенный паратгормон (гиперпаратиреоз): причины и симптомы
Гиперпаратиреоз — избыточная секреция ПТГ — бывает первичным, вторичным и третичным.
Первичный гиперпаратиреоз — автономная гиперсекреция ПТГ самими паращитовидными железами вне зависимости от уровня кальция. Причины: аденома паращитовидной железы (80–85% случаев), гиперплазия всех четырёх желёз, редко — карцинома. Лабораторная картина: высокий ПТГ + высокий кальций + низкий фосфор. Это самая частая причина гиперкальциемии у амбулаторных пациентов.
Симптомы первичного гиперпаратиреоза описываются классической триадой «болезнь костей, камней и стонов»:
- Кости: боли, патологические переломы, остеопороз, кистозные изменения
- Камни: рецидивирующая мочекаменная болезнь — кальциевые оксалатные и фосфатные камни
- Стоны (желудочно-кишечные симптомы): тошнота, запоры, язвенная болезнь, панкреатит
- Нейропсихические симптомы: слабость, депрессия, когнитивные нарушения, редко — ступор и кома при тяжёлой гиперкальциемии
Вторичный гиперпаратиреоз — реактивное повышение ПТГ в ответ на хроническую гипокальциемию или нарушение метаболизма витамина D. Паращитовидные железы работают правильно, но вынуждены секретировать больше из-за постоянного дефицита кальция. Главные причины:
- Хроническая болезнь почек — наиболее частая причина вторичного гиперпаратиреоза у взрослых. Поражённые почки не активируют витамин D и задерживают фосфор, что ведёт к падению кальция и компенсаторному росту ПТГ. При хронической болезни почек ПТГ контролируется при каждом визите.
- Дефицит витамина D — особенно при недостаточном питании, малоподвижном образе жизни или нарушении всасывания
- Синдром мальабсорбции (целиакия, болезнь Крона, резекция кишечника)
- Беременность и кормление грудью с недостаточным потреблением кальция
При вторичном гиперпаратиреозе кальций в норме или снижен — в отличие от первичного, где он повышен. Это ключевой дифференциальный признак.
Третичный гиперпаратиреоз — развивается при многолетнем вторичном гиперпаратиреозе (чаще у диализных пациентов), когда железы приобретают автономию и продолжают гиперсекрецию даже после нормализации кальция.
Пониженный паратгормон (гипопаратиреоз): причины и проявления
Гипопаратиреоз — недостаточная секреция ПТГ — встречается реже гиперпаратиреоза, но клинически не менее значим.
Причины гипопаратиреоза:
- Послеоперационный — самая частая причина. Случайное удаление или повреждение паращитовидных желёз при операциях на щитовидной железе или шее. Транзиторный гипопаратиреоз возникает у 10–30% пациентов после тиреоидэктомии, стойкий — у 1–3%.
- Аутоиммунный — антитела к клеткам паращитовидных желёз, нередко в рамках полигландулярных аутоиммунных синдромов.
- Генетический — врождённое недоразвитие или отсутствие паращитовидных желёз (синдром ДиДжорджи).
- Гипомагниемия — тяжёлый дефицит магния блокирует секрецию ПТГ: ещё одна причина, почему при нарушениях кальциевого обмена всегда проверяют фосфор и магний в комплексе.
- Метастатическое поражение желёз при злокачественных опухолях.
Симптомы гипопаратиреоза — прямое следствие гипокальциемии:
- Тетания — болезненные мышечные спазмы, судороги
- Парестезии — онемение и покалывание вокруг рта, в руках и ногах
- Симптом Хвостека (подёргивание лица при поколачивании по лицевому нерву)
- Симптом Труссо (спазм кисти при манжеточной компрессии)
- Ларингоспазм — потенциально жизнеугрожающее состояние
- Судорожные припадки, психоз при тяжёлой гипокальциемии
- Катаракта и кальцификаты базальных ганглиев при длительном течении
Когда результат анализа на паратгормон требует обращения к врачу
Отклонение паратгормона от нормы всегда интерпретируется вместе с уровнем кальция, фосфора и витамина D — изолированно показатель малоинформативен. Поводы для консультации эндокринолога:
- ПТГ выше 100 пг/мл в сочетании с гиперкальциемией — высокая вероятность первичного гиперпаратиреоза
- ПТГ повышен при нормальном или сниженном кальции — вторичный гиперпаратиреоз, необходимо исключить дефицит витамина D и патологию почек
- Гиперкальциемия выше 3,0 ммоль/л независимо от уровня ПТГ — возможный гиперкальциемический криз
- Симптомы гипокальциемии (судороги, онемение) при сниженном ПТГ — гипопаратиреоз, требует заместительной терапии
- Рецидивирующая мочекаменная болезнь с кальциевыми камнями — скрининг на гиперпаратиреоз
- Остеопороз у молодых без очевидных факторов риска — исключить гиперпаратиреоз как причину
- После операции на щитовидной железе — мониторинг ПТГ и кальция в первые сутки
Лечение зависит от формы: первичный гиперпаратиреоз при симптоматическом течении лечится хирургически — паратиреоидэктомией. Вторичный — устранением причины. Гипопаратиреоз — препаратами кальция и активными формами витамина D.
Заключение
Паратгормон — незаметный, но незаменимый регулятор, работающий в постоянном диалоге с кальцием, фосфором и витамином D. Его отклонение вверх или вниз — не диагноз, а сигнал: сигнал о дефиците витамина D, проблеме с почками, аденоме паращитовидных желёз или последствии операции. Правильно интерпретировать результат можно только в связке с кальцием и клинической картиной. При любых отклонениях — консультация эндокринолога и дообследование, а не самолечение препаратами кальция.
Материал носит информационный характер и не заменяет консультацию врача.
Часто задаваемые вопросы
Паратгормон (ПТГ) — гормон паращитовидных желёз, главный регулятор уровня кальция в крови. Он влияет на кости, почки и кишечник, поддерживая кальций в узком диапазоне. Проверяют его при отклонениях кальция в анализе, мочекаменной болезни, остеопорозе, симптомах гипокальциемии (судороги, онемение) и хронических заболеваниях почек. Отдельно от кальция и витамина D анализ малоинформативен — всегда назначается в комплексе.
Для взрослых 18–70 лет норма ПТГ составляет 15–65 пг/мл (1,58–6,84 пмоль/л). У пожилых старше 70 лет верхняя граница несколько выше — до 75 пг/мл. Нормы существенно различаются между лабораториями в зависимости от метода — всегда сверяйтесь с референсными значениями на вашем бланке. Повышение ПТГ интерпретируется иначе в зависимости от того, повышен или снижен при этом кальций.
При первичном гиперпаратиреозе паращитовидные железы сами производят избыток ПТГ — чаще всего из-за аденомы. Кальций при этом повышен. При вторичном железы реагируют правильно, но вынуждены работать на максимуме из-за хронически низкого кальция — например, при дефиците витамина D или хронической болезни почек. Кальций при этом нормальный или сниженный. Это ключевое различие, определяющее тактику лечения.
При хронической болезни почек нарушается активация витамина D и накапливается фосфор, что ведёт к снижению кальция и компенсаторному росту ПТГ — вторичному гиперпаратиреозу. Хронически высокий ПТГ разрушает кости и ускоряет кальцификацию сосудов, ухудшая прогноз пациентов. Поэтому при заболеваниях почек ПТГ контролируют регулярно совместно с анализом на функцию почек.
Судороги — прямое следствие гипокальциемии, которую вызывает недостаток ПТГ. Кальций необходим для правильной работы нервно-мышечного проведения: при его снижении нейроны становятся патологически возбудимыми и начинают самопроизвольно активировать мышечные волокна. Именно поэтому тетания — тонические судороги, особенно кистей и лица — является классическим симптомом гипопаратиреоза. Судороги при гипокальциемии требуют срочной помощи.
Зависит от причины. При вторичном гиперпаратиреозе на фоне дефицита витамина D — да: восполнение дефицита приводит к нормализации ПТГ без хирургии. При первичном гиперпаратиреозе с симптомами (камни, остеопороз, гиперкальциемия) стандарт лечения — хирургическое удаление аденомы. Медикаментозный контроль кальцимиметиками возможен при противопоказаниях к операции. Определение тактики — исключительно задача эндокринолога. Подробнее о показателе — в статье паратгормон.
Загрузите фото или PDF анализа
ИИ расшифрует результаты анализов за 30 секунд
Выбрать файлОцените сервис
Ваш отзыв помогает нам улучшать сервис