Хроническая болезнь почек: стадии, симптомы и лечение
Почки не болят — до тех пор, пока не потеряно 70–80% их функции. Именно в этом главная опасность хронической болезни почек (ХБП): она формируется годами, протекает бессимптомно и обнаруживается нередко случайно — при плановом анализе крови или мочи. В этой статье разберём, что такое ХБП, как её диагностируют по стадиям, какие анализы необходимы, как замедлить прогрессирование и когда необходима срочная консультация нефролога.
Что такое хроническая болезнь почек и как её определяют
Хроническая болезнь почек — это устойчивое снижение функции почек или наличие маркеров их повреждения на протяжении трёх и более месяцев. Именно трёхмесячный критерий принципиален: однократно сниженная СКФ или белок в моче ещё не ХБП — нужна стойкость изменений.
Два ключевых маркера для диагностики:
СКФ (скорость клубочковой фильтрации) — объём крови, который почки очищают за минуту. Рассчитывается по креатинину крови с помощью формулы CKD-EPI с учётом возраста, пола и расы. Норма — выше 90 мл/мин/1,73 м².
Альбуминурия / протеинурия — появление белка в моче. Здоровые почки не пропускают белок. Стойкая протеинурия — один из самых ранних и чувствительных маркеров повреждения клубочкового фильтра.
ХБП диагностируется при наличии хотя бы одного из этих маркеров в течение трёх месяцев. Важно: нормальная СКФ не исключает ХБП — если есть белок в моче или структурные изменения почек (по УЗИ), диагноз правомерен.
Стадии ХБП: классификация по СКФ и альбуминурии
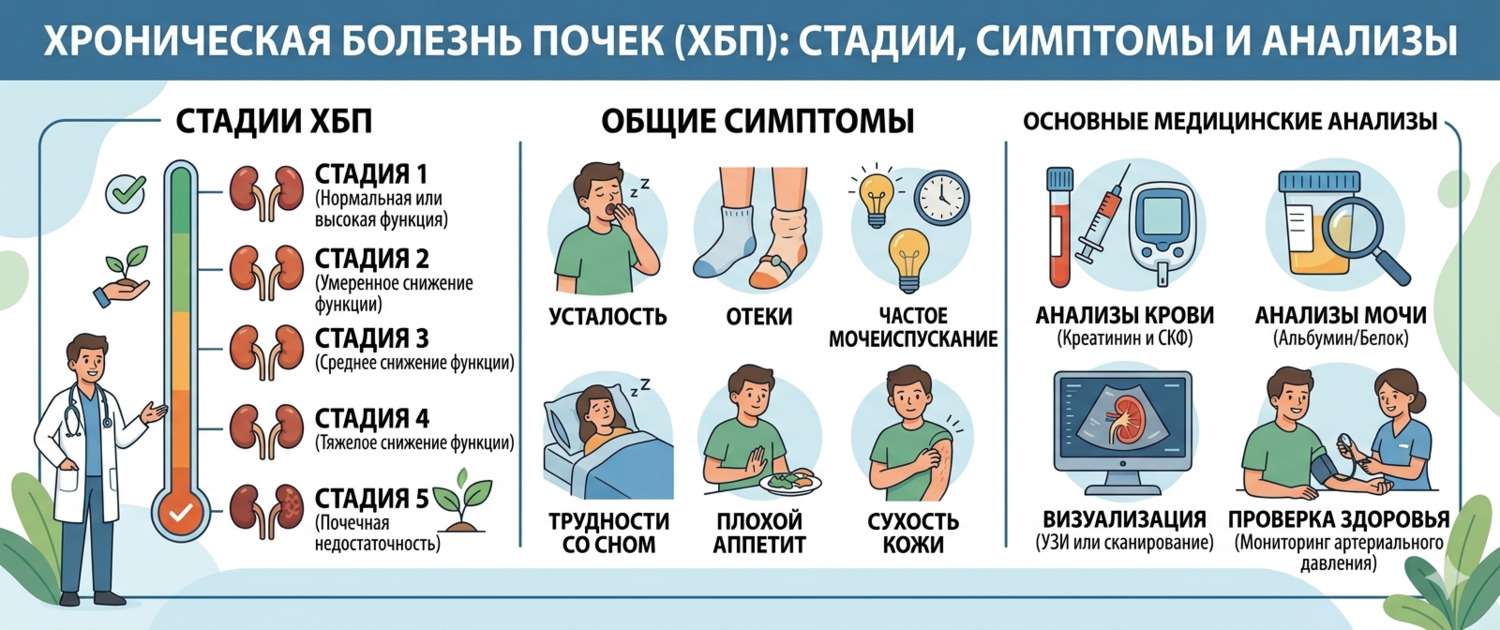
Международная классификация KDIGO делит ХБП на 5 стадий по СКФ и три категории по альбуминурии — именно их сочетание определяет риск прогрессирования и сердечно-сосудистых осложнений.
| Стадия | СКФ (мл/мин/1,73 м²) | Описание |
|---|---|---|
| G1 | ≥ 90 | Нормальная или высокая СКФ + маркер повреждения |
| G2 | 60–89 | Незначительное снижение + маркер повреждения |
| G3а | 45–59 | Умеренное снижение |
| G3б | 30–44 | Умеренно-тяжёлое снижение |
| G4 | 15–29 | Тяжёлое снижение |
| G5 | < 15 | Почечная недостаточность (терминальная стадия) |
Категории альбуминурии: А1 — норма или незначительная (< 30 мг/г), А2 — умеренная (30–300 мг/г, микроальбуминурия), А3 — выраженная (> 300 мг/г, макроальбуминурия).
Сочетание стадии и категории даёт цветовую карту риска: зелёный — низкий риск, жёлтый — умеренный, оранжевый — высокий, красный — очень высокий. Пациент G3б А3 — очень высокий риск прогрессирования и сердечно-сосудистых событий.
Причины хронической болезни почек
Любое хроническое заболевание, повреждающее почечную ткань, может привести к ХБП. Две причины лидируют с большим отрывом:
Сахарный диабет 2 типа — самая частая причина ХБП в мире. Диабетическая нефропатия развивается у 30–40% пациентов с длительным диабетом. Хронически высокая глюкоза повреждает эндотелий клубочков и базальную мембрану — сначала появляется микроальбуминурия, затем протеинурия, затем снижается СКФ. При диабете проверять альбумин/креатинин мочи необходимо ежегодно — это позволяет поймать нефропатию на стадии, когда она ещё обратима.
Артериальная гипертония — вторая по частоте причина. Хронически высокое давление повреждает афферентные артериолы клубочков, нарушает внутриклубочковое давление и приводит к гибели нефронов. Контроль давления ниже 130/80 мм рт. ст. — одна из важнейших мер замедления ХБП.
Другие причины: хронический гломерулонефрит (аутоиммунное поражение клубочков), хронический пиелонефрит и другие интерстициальные нефриты, поликистоз почек (наследственное заболевание), системные заболевания (системная красная волчанка, амилоидоз, васкулиты), хроническое применение нефротоксичных препаратов (НПВП, некоторые антибиотики, контрастные вещества), мочекаменная болезнь с хронической обструкцией.
Симптомы ХБП: почему их долго нет
На стадиях G1–G3 (СКФ выше 30) ХБП практически не даёт симптомов — работающих нефронов ещё достаточно для компенсации. Симптомы нарастают постепенно по мере снижения СКФ.
Ранние признаки (часто игнорируются):
- Никтурия — учащённое ночное мочеиспускание (почки теряют способность концентрировать мочу)
- Отёки по утрам — особенно периорбитальные
- Повышение артериального давления без других причин
- Немотивированная усталость
При СКФ 15–30 (стадия G4):
- Выраженные отёки голеней и лодыжек
- Анемия (почки снижают выработку эритропоэтина)
- Нарастающая слабость
- Снижение аппетита, тошнота
При терминальной стадии (СКФ < 15):
- Уремия — накопление токсинов, которые почки не выводят: тошнота, рвота, кожный зуд, неврологические симптомы, перикардит
- Тяжёлая анемия
- Гиперкалиемия — угрожает жизни из-за нарушений сердечного ритма
- Выраженные отёки, одышка
Какие анализы нужны при ХБП
Мониторинг ХБП — это регулярный контроль нескольких групп показателей. Частота зависит от стадии: при G1–G2 — раз в год, при G3 — раз в 6 месяцев, при G4–G5 — каждые 3 месяца или чаще.
Функция почек: креатинин с расчётом СКФ — главный показатель динамики. Мочевина — дополнительный маркер азотемии. Анализ на функцию почек включает оба параметра.
Мочевой осадок: общий анализ мочи и анализ мочи на альбумин/креатинин (соотношение А/К) — для количественной оценки протеинурии. Анализ мочи позволяет также оценить активность воспаления.
Электролиты: калий — риск гиперкалиемии нарастает при СКФ < 30; натрий — нарушения водно-солевого баланса; бикарбонат — метаболический ацидоз при ХБП.
Костно-минеральный обмен (при СКФ < 45): кальций, фосфор, паратгормон — вторичный гиперпаратиреоз развивается у большинства пациентов с ХБП 3б–5. Подробнее о связи паратгормона и ХБП — в статье паратгормон: что это за гормон.
Витамин D — при ХБП нарушается его активация в почках; дефицит универсален и требует коррекции.
Общий анализ крови — выявление ренальной анемии (снижение гемоглобина из-за дефицита эритропоэтина).
Лечение и замедление прогрессирования ХБП
ХБП неизлечима в том смысле, что погибшие нефроны не восстанавливаются. Но прогрессирование можно значительно замедлить — при некоторых причинах (диабетическая нефропатия в ранней стадии) частично обратить.
Контроль артериального давления — цель < 130/80 мм рт. ст. при ХБП с протеинурией. Препараты выбора — ингибиторы АПФ или БРА (блокаторы рецепторов ангиотензина): они не только снижают давление, но и уменьшают внутриклубочковое давление, снижая протеинурию и замедляя прогрессирование независимо от гипотензивного эффекта.
Контроль глюкозы при диабете — целевой гликированный гемоглобин < 7–7,5%. Препараты из группы иНГЛТ-2 (эмпаглифлозин, дапаглифлозин) помимо снижения глюкозы обладают доказанным нефропротективным эффектом.
Коррекция протеинурии — чем ниже белок в моче, тем медленнее прогрессирует ХБП. Цель при диабетической нефропатии — альбуминурия < 30 мг/г.
Диета при ХБП:
- Ограничение белка (0,6–0,8 г/кг/сутки при СКФ < 30) снижает нагрузку на оставшиеся нефроны
- Ограничение фосфора (молочные продукты, орехи, бобовые, газированные напитки) при гиперфосфатемии
- Ограничение калия (бананы, картофель, помидоры, апельсины) при гиперкалиемии
- Ограничение натрия (< 2 г/сутки) для контроля давления и отёков
Заместительная почечная терапия (ЗПТ) при терминальной ХБП (СКФ < 10–15): гемодиализ, перитонеальный диализ или трансплантация почки. Подготовку к ЗПТ начинают заблаговременно — при СКФ < 20.
Когда нужна срочная консультация нефролога
Плановое направление к нефрологу — при СКФ ниже 60 при первичном выявлении или любой стадии ХБП с нарастающей протеинурией.
Срочная консультация необходима при:
- Быстром снижении СКФ — более 5 мл/мин/1,73 м² в год или резком падении за несколько недель (острое повреждение на фоне ХБП)
- Гиперкалиемии — калий выше 6,0 ммоль/л: угроза нарушений сердечного ритма
- Тяжёлой неконтролируемой гипертонии на фоне ХБП
- Выраженных отёках с нефротическим уровнем протеинурии (> 3 г/сутки)
- Уремических симптомах — нарастающей тошноте, рвоте, энцефалопатии
ХБП — диагноз, который меняет образ жизни, но не приговор. При выявлении на ранних стадиях и правильном ведении многие пациенты десятилетиями сохраняют стабильную функцию почек. Ключ — регулярный мониторинг, контроль давления и глюкозы и раннее начало нефропротективной терапии.
Статья носит информационный характер и не заменяет консультацию врача. При подозрении на заболевание почек обратитесь к нефрологу или терапевту.
Часто задаваемые вопросы
Стадия ХБП определяется по двум параметрам: скорости клубочковой фильтрации (СКФ), рассчитанной по креатинину крови с помощью формулы CKD-EPI, и уровню альбуминурии в моче. СКФ выше 90 — стадия G1, 60–89 — G2, 45–59 — G3а, 30–44 — G3б, 15–29 — G4, ниже 15 — G5. Оба показателя должны быть подтверждены на протяжении трёх и более месяцев — однократное снижение ещё не диагноз ХБП.
На ранних стадиях (G1–G3) ХБП практически бессимптомна. По мере прогрессирования появляются: никтурия (учащённое ночное мочеиспускание), утренние отёки, повышение давления, усталость. При тяжёлом снижении СКФ (< 30) — выраженные отёки, анемия, тошнота, снижение аппетита. При терминальной стадии — уремия с кожным зудом, тошнотой, неврологическими симптомами и потенциально жизнеугрожающей гиперкалиемией.
Основные принципы: ограничение белка (0,6–0,8 г/кг/сутки при СКФ < 30) снижает нагрузку на почки; ограничение фосфора (молочные, орехи, бобовые, газированные напитки) при гиперфосфатемии; ограничение калия (бананы, картофель, помидоры, апельсины) при гиперкалиемии; ограничение натрия для контроля давления и отёков. Конкретная диета зависит от стадии ХБП и текущих показателей анализа на функцию почек — её составляет нефролог.
Полностью остановить невозможно, но значительно замедлить — реально. Главные инструменты: контроль артериального давления ниже 130/80 (ингибиторы АПФ или БРА), снижение протеинурии, компенсация диабета при диабетической нефропатии (в том числе иНГЛТ-2), соблюдение почечной диеты, отказ от нефротоксичных препаратов (НПВП). При выявлении на ранних стадиях многие пациенты годами сохраняют стабильную функцию почек.
Частота зависит от стадии. При G1–G2 — раз в год: анализ мочи, креатинин с расчётом СКФ, альбумин/креатинин мочи, давление. При G3 — раз в 6 месяцев, добавляются электролиты и гемоглобин. При G4–G5 — каждые 3 месяца и чаще: весь предыдущий набор плюс кальций, фосфор, паратгормон, витамин D. Конкретный план мониторинга составляет нефролог.
Да, и это один из ключевых аспектов ХБП. Пациенты с ХБП имеют в 10–30 раз более высокий риск сердечно-сосудистой смерти, чем достижения терминальной стадии. Причины: хроническое воспаление, анемия, дислипидемия, гиперфосфатемия с сосудистой кальцификацией, хроническая гиперволемия, активация ренин-ангиотензиновой системы. Именно поэтому при ХБП обязателен контроль давления, белка в моче и сердечно-сосудистых факторов риска.
Загрузите фото или PDF анализа
ИИ расшифрует результаты анализов за 30 секунд
Выбрать файлОцените сервис
Ваш отзыв помогает нам улучшать сервис