Креатинин в крови: норма, причины отклонений и СКФ
Креатинин — один из тех показателей, который «молчит» годами, пока функция почек не снизится вдвое. Это не метафора: почки обладают огромным резервом, и уровень креатинина в крови начинает заметно расти лишь тогда, когда скорость клубочковой фильтрации падает ниже 50–60% от нормы. Именно поэтому за абсолютной цифрой всегда стоит более важный показатель — расчётная СКФ, которая и определяет стадию болезни почек и тактику лечения.
Что такое креатинин и откуда он берётся
Креатинин — конечный продукт метаболизма фосфокреатина, который используется мышцами для быстрого синтеза АТФ. Фосфокреатин необратимо и спонтанно распадается до креатинина со стабильной скоростью, пропорциональной мышечной массе. Это делает производство креатинина относительно постоянным у конкретного человека.
Образовавшийся креатинин поступает в кровь и выводится почками исключительно путём клубочковой фильтрации — практически без реабсорбции и секреции в канальцах (хотя небольшая канальцевая секреция существует, особенно при снижении СКФ). Именно эта однонаправленная зависимость — почки фильтруют, кровь накапливает — делает креатинин надёжным маркером почечной функции.
Концентрация креатинина в крови обратно пропорциональна СКФ: при снижении функции почек вдвое — уровень креатинина примерно удваивается. Это нелинейная зависимость: при нормальной СКФ 90 мл/мин/1,73 м² небольшие изменения не влекут значимого роста креатинина — «неощутимый» резерв. Зато при СКФ < 30 мл/мин даже незначительное снижение фильтрации резко поднимает креатинин.
Анализ на функцию почек всегда включает креатинин как обязательный первичный маркер — именно на его основе рассчитывается СКФ.
Нормы креатинина по полу и возрасту
Референсные значения существенно зависят от пола и возраста: у мужчин норма выше из-за большей мышечной массы; у пожилых мышечная масса снижается — и при неизменённой почечной функции уровень креатинина падает.
| Группа | Норма креатинина (мкмоль/л) | Норма (мг/дл) |
|---|---|---|
| Дети до 1 года | 18–35 | 0,2–0,4 |
| Дети 1–14 лет | 27–62 | 0,3–0,7 |
| Подростки 14–18 лет | 44–88 | 0,5–1,0 |
| Мужчины 18–60 лет | 62–115 | 0,7–1,3 |
| Мужчины старше 60 лет | 65–120 | 0,7–1,4 |
| Женщины 18–60 лет | 44–97 | 0,5–1,1 |
| Женщины старше 60 лет | 48–100 | 0,5–1,1 |
| Беременные | 35–70 | 0,4–0,8 |
Перевод единиц: мкмоль/л ÷ 88,4 = мг/дл.
Важный нюанс: пожилой человек с мышечной атрофией может иметь значительно нарушенную функцию почек при «нормальном» по лабораторному бланку креатинине 80 мкмоль/л. Это одна из ключевых причин, почему расчёт СКФ по формуле обязателен — абсолютная цифра без формулы вводит в заблуждение.
При беременности СКФ физиологически повышается на 40–60% — как следствие, креатинин снижается. «Нормальный» для небеременной женщины уровень 90 мкмоль/л в III триместре беременности уже свидетельствует о снижении почечной функции.
Как правильно сдавать анализ на креатинин
Креатинин — относительно стабильный показатель, но ряд факторов значимо влияет на результат.
- Сдавать натощак или через 3–4 часа после лёгкого завтрака
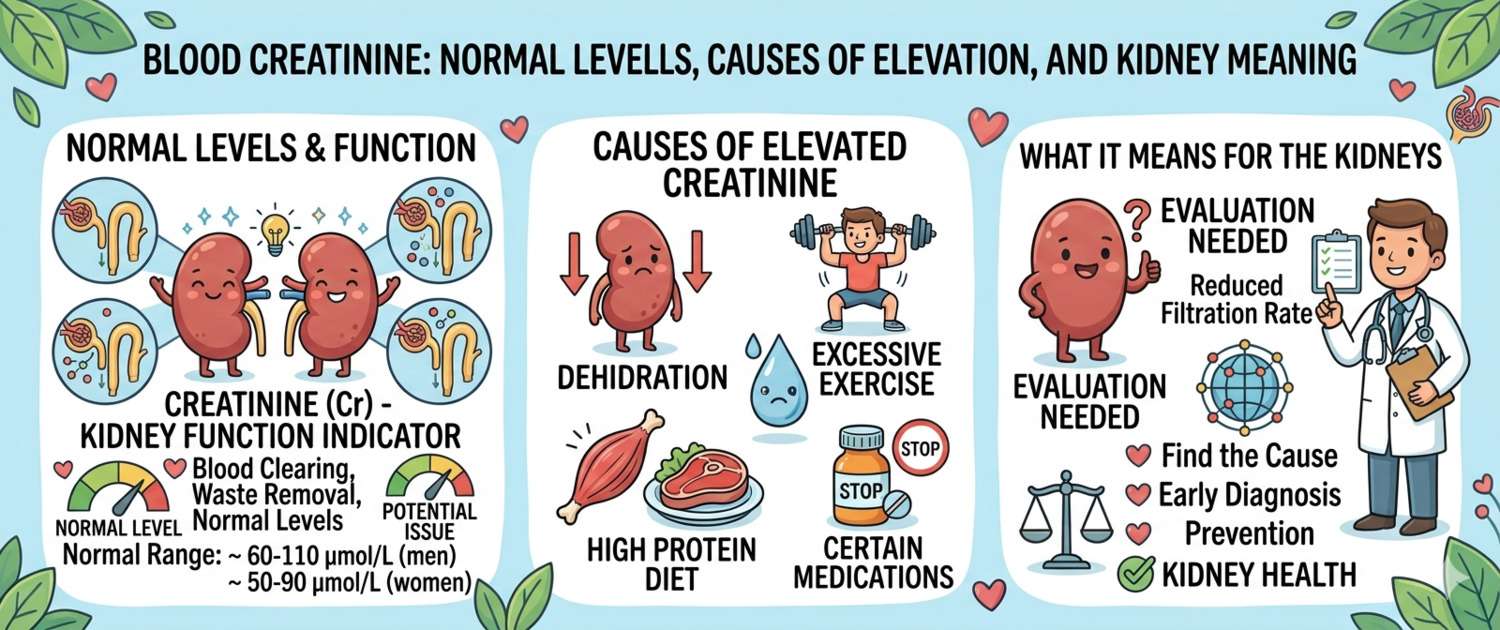
- Исключить интенсивные физические нагрузки за 24–48 часов: тяжёлые тренировки, особенно силовые, повышают креатинин за счёт ускоренного распада фосфокреатина в мышцах — транзиторный рост на 10–30%
- Ограничить мясо накануне: варёное мясо и бульоны содержат готовый креатинин — приём 250 г мяса может повысить уровень на 20–30 мкмоль/л. В день перед анализом лучше придерживаться растительного рациона
- Сообщить о приёме препаратов: метформин, триметоприм, циметидин блокируют канальцевую секрецию и завышают креатинин без снижения СКФ
- При динамическом контроле — одна лаборатория, один метод
- Калий, альбумин, электролиты и мочевина определяются в том же заборе крови для полноты картины почечной функции
Причины повышенного креатинина
Повышение креатинина — азотемия — делится на преренальную (снижение почечного кровотока), ренальную (поражение почечной паренхимы) и постренальную (обструкция оттока мочи).
| Причина | Механизм | Характерные признаки |
|---|---|---|
| Дегидратация и гиповолемия | Снижение почечного кровотока → падение СКФ | Обратима при восполнении жидкости |
| Острая почечная недостаточность | Прямое поражение канальцев/клубочков | Быстрый рост за часы–дни, олигурия |
| Хроническая болезнь почек | Прогрессивная гибель нефронов | Постепенное нарастание месяцами–годами |
| Гломерулонефрит | Иммунное поражение клубочков | Протеинурия, гематурия |
| Пиелонефрит хронический | Рубцевание почечной паренхимы | Рецидивирующие инфекции в анамнезе |
| Диабетическая нефропатия | Гломерулосклероз при диабете | Высокая протеинурия, диабет |
| Гипертоническая нефропатия | Поражение клубочков при гипертонии | Длительная плохо контролируемая АГ |
| Обструкция (МКБ, опухоль, аденома простаты) | Нарушение оттока → гидронефроз | УЗИ: расширение ЧЛС |
| Рабдомиолиз | Прямая тубулотоксичность миоглобина | Тёмная моча, высокий КФК |
| Нефротоксичные препараты | Прямое повреждение канальцев | Аминогликозиды, НПВС, контрасты, ингибиторы кальциневрина |
| Сердечная недостаточность | Кардиоренальный синдром | Снижение СВ → снижение почечной перфузии |
Нефротоксические препараты — одна из наиболее часто недооцениваемых причин повышения креатинина. НПВС (ибупрофен, диклофенак) снижают синтез простагландинов, поддерживающих афферентную вазодилатацию в клубочках — при уже сниженной почечной функции это может спровоцировать острое почечное повреждение. Мочевая кислота нередко повышается параллельно с креатинином при ХБП — ещё один маркер снижения почечного клиренса.
Причины сниженного креатинина
Низкий креатинин (ниже нижней границы нормы) встречается реже и почти всегда связан со снижением мышечной массы — источника его производства.
Основные причины:
- Саркопения и мышечная атрофия — у пожилых, при длительной иммобилизации, при кахексии. Снижение мышечной массы уменьшает производство креатинина
- Беременность — физиологическое снижение за счёт увеличенного почечного кровотока и разведения крови
- Веганство и строгое вегетарианство — отсутствие экзогенного креатина (из мяса) снижает уровень незначительно
- Тяжёлые заболевания печени (цирроз) — снижение синтеза креатина в печени как предшественника креатинина
- Миопатии — генетические и приобретённые заболевания мышц с уменьшением их массы
Изолированно низкий креатинин у молодого человека без перечисленных состояний — чаще всего вариант нормы при малой мышечной массе или преимущественно растительном питании.
Клинически опасная ситуация: у пациента с тяжёлой кахексией и значительно сниженной мышечной массой может быть «нормальный» или даже «высокий» креатинин 100–120 мкмоль/л — при реальной СКФ 20–25 мл/мин. Это классическая ловушка «нормального» креатинина при тяжёлой ХБП у кахектичных пациентов.
СКФ: расчёт и стадии хронической болезни почек
Скорость клубочковой фильтрации (СКФ) — золотой стандарт оценки функции почек. Рассчитывается по уровню креатинина с поправкой на возраст, пол и расу.
Формула CKD-EPI (наиболее точная в современной практике): Сложная математическая формула, реализованная во всех современных лабораторных анализаторах и онлайн-калькуляторах. Результат выражается в мл/мин/1,73 м².
Стадии ХБП по СКФ (KDIGO):
| Стадия | СКФ (мл/мин/1,73 м²) | Описание |
|---|---|---|
| G1 | ≥ 90 | Норма или высокая — ХБП при наличии маркеров поражения |
| G2 | 60–89 | Лёгкое снижение |
| G3a | 45–59 | Лёгкое–умеренное снижение |
| G3b | 30–44 | Умеренное–выраженное снижение |
| G4 | 15–29 | Выраженное снижение |
| G5 | < 15 | Почечная недостаточность (диализ или трансплантация) |
Диагноз ХБП ставится при персистирующих (> 3 месяцев) маркерах поражения почек ИЛИ при СКФ < 60 мл/мин/1,73 м² независимо от причины. Важно: стадия G1–G2 означает ХБП только при наличии дополнительных маркеров (протеинурия, гематурия, структурные изменения по УЗИ).
Маркеры почечного повреждения, определяющие ХБП при нормальной СКФ:
- Альбуминурия > 30 мг/сутки (или соотношение альбумин/креатинин в моче > 30 мг/г)
- Стойкая гематурия без урологической причины
- Структурные изменения по УЗИ (поликистоз, рубцы, гидронефроз)
Когда креатинин требует врачебного внимания
Плановый визит к врачу (терапевт, нефролог) при:
- Любом повышении креатинина выше верхней границы нормы для пола и возраста при повторном анализе
- Расчётной СКФ < 60 мл/мин — независимо от симптомов; стадия G3a и выше требует наблюдения нефролога
- Нарастании креатинина > 26 мкмоль/л за 48 часов или > 50% за 7 дней — острое почечное повреждение
- Начале приёма нефротоксических препаратов у пациента с уже сниженной функцией почек
Срочно к врачу или в скорую при:
- Резком повышении креатинина в сочетании с олигурией (моча < 400 мл/сутки) или анурией
- Гиперкалиемии (> 6,0 ммоль/л) в сочетании с высоким креатинином — угроза аритмии
- Симптомах уремии: тошнота, рвота, спутанность сознания, запах аммиака изо рта, судороги
- Резком нарастании креатинина у пациента с пересаженной почкой — признак отторжения
Информация носит ознакомительный характер и не заменяет консультацию специалиста. При отклонениях креатинина обратитесь к терапевту или нефрологу.
Часто задаваемые вопросы
Потому что производство креатинина пропорционально мышечной массе — чем больше мышц, тем больше фосфокреатина распадается до креатинина в единицу времени. Мужчины в среднем имеют на 30–40% большую мышечную массу, чем женщины того же возраста. Именно поэтому «нормальный» для мужчины уровень 110 мкмоль/л у женщины уже может указывать на сниженную почечную функцию. Пол является обязательным параметром в любой формуле расчёта СКФ.
Да, и весьма значимо. Мясо содержит готовый креатин, который всасывается в кишечнике и метаболизируется до креатинина. Употребление 200–300 г варёного мяса или мясного бульона накануне анализа может повысить уровень на 20–40 мкмоль/л. Эффект нарастает в течение 2–4 часов после приёма. Именно поэтому при подготовке к анализу рекомендуется в день накануне перейти на растительный рацион. Уровень натрия и электролитов при этом не меняется.
Абсолютный уровень креатинина зависит от мышечной массы: у пожилого человека с саркопенией и реальной СКФ 40 мл/мин/1,73 м² креатинин может быть 90 мкмоль/л — «нормальный» на бланке. Расчётная СКФ по формуле CKD-EPI учитывает возраст, пол и раса — и точнее отражает реальную фильтрационную способность. Именно СКФ, а не абсолютный креатинин, определяет стадию ХБП и тактику лечения. Снижение СКФ < 60 мл/мин/1,73 м² — диагностический порог хронической болезни почек.
При острой почечной недостаточности (ОПП) креатинин нарастает быстро: диагностически значимым считается рост > 26 мкмоль/л за 48 часов или > 50% от исходного уровня за 7 суток. При тяжёлом ОПП (анурия, некроз канальцев) уровень может повышаться на 100–200 мкмоль/л за сутки. Параллельно нарастают гиперкалиемия и метаболический ацидоз — угрожающие жизни осложнения. Контроль фосфора также критически важен при быстром ухудшении функции почек.
Да — за 24–48 часов перед забором следует избегать интенсивных тренировок, особенно силовых. Тяжёлая физическая нагрузка ускоряет распад фосфокреатина в мышцах и транзиторно повышает креатинин на 10–30%. У спортсменов с высокой мышечной массой уровень может быть хронически выше верхней границы нормы даже без патологии почек — что нередко вызывает ложную тревогу при интерпретации. В таких случаях расчётная СКФ будет в норме, а УЗИ почек не выявит изменений.
Уровень креатинина сам по себе не является показанием к диализу. Решение основывается на расчётной СКФ (обычно < 10–15 мл/мин/1,73 м², что соответствует стадии G5 ХБП), клинических симптомах уремии и метаболических нарушениях (гиперкалиемия, не поддающаяся консервативному лечению, ацидоз, перегрузка жидкостью). При этом у пациентов с саркопенией диализ может потребоваться при абсолютном уровне креатинина 300–400 мкмоль/л, тогда как у мышечного спортсмена такой же уровень может соответствовать СКФ > 30–40 мл/мин. Индивидуализированный подход с расчётом СКФ — обязателен.
Загрузите фото или PDF анализа
ИИ расшифрует результаты анализов за 30 секунд
Выбрать файлОцените сервис
Ваш отзыв помогает нам улучшать сервис