Общий холестерин: норма, причины отклонений и лечение
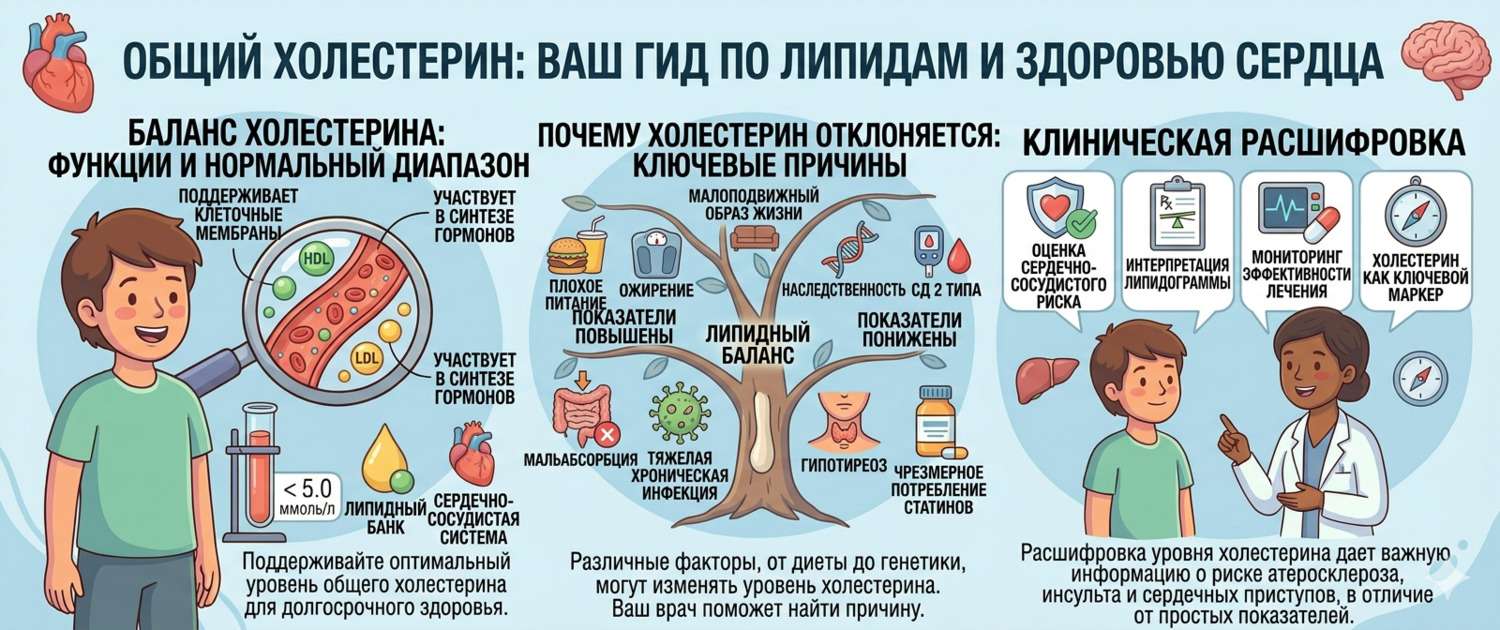
Холестерин получил репутацию «врага» сосудов — во многом заслуженно, но сильно упрощённо. На деле холестерин жизненно необходим: без него невозможен синтез клеточных мембран, половых гормонов, кортизола и витамина D. Проблема не в холестерине как таковом, а в его избытке и в том, в каком виде он циркулирует в крови. Разберёмся, что показывает общий холестерин, почему он растёт и почему одной этой цифры недостаточно для оценки сердечно-сосудистого риска.
Что такое холестерин и зачем он нужен организму
Холестерин — жирный спирт (стерол), содержащийся исключительно в животных тканях. Около 75–80% синтезируется в самом организме (преимущественно в печени), и лишь 20–25% поступает с пищей. Это означает, что даже при строгой безхолестериновой диете организм компенсирует недостаток собственным синтезом — и наоборот, при избытке пищевого холестерина печень снижает его производство.
Функции холестерина незаменимы:
- Структурная — входит в состав фосфолипидного двойного слоя каждой клеточной мембраны, регулируя её текучесть и проницаемость
- Гормональная — субстрат для синтеза всех стероидных гормонов: кортизола, альдостерона, тестостерона, эстрогенов, прогестерона
- Витаминная — предшественник витамина D₃, синтезируемого в коже под действием УФ-излучения
- Пищеварительная — из холестерина образуются желчные кислоты, необходимые для всасывания жиров в кишечнике
- Нервная — входит в состав миелиновой оболочки нейронов
В крови холестерин переносится не в свободном виде, а в составе липопротеинов — белково-липидных комплексов. Именно тип транспортного носителя определяет, работает ли холестерин «против» или «за» здоровье сосудов. ЛПНП несут холестерин к клеткам — и при их избытке откладывают его в стенки артерий. ЛПВП собирают избыток холестерина со стенок и возвращают его в печень.
Липидная панель — единственный способ увидеть весь липидный профиль целиком и оценить реальный атерогенный риск.
Нормы общего холестерина по возрасту и полу
Общий холестерин объединяет все фракции: ЛПНП-холестерин, ЛПВП-холестерин и ЛПОНП-холестерин (примерно ТГ/5 в мг/дл). Референсные значения зависят от возраста и пола.
| Возраст | Мужчины (ммоль/л) | Женщины (ммоль/л) |
|---|---|---|
| До 18 лет | 2,9–5,2 | 2,9–5,2 |
| 18–30 лет | 3,2–6,3 | 3,1–5,8 |
| 30–40 лет | 3,4–6,9 | 3,4–6,3 |
| 40–50 лет | 3,8–7,1 | 3,8–6,9 |
| 50–60 лет | 4,1–7,2 | 4,2–7,4 |
| Старше 60 лет | 4,0–7,2 | 4,4–7,7 |
Клинически значимые пороги (для всех взрослых):
| Уровень (ммоль/л) | Категория |
|---|---|
| < 5,2 | Желательный |
| 5,2–6,2 | Погранично высокий |
| 6,2–7,8 | Высокий |
| > 7,8 | Очень высокий |
Важные нюансы:
Женщины до менопаузы имеют более низкий холестерин, чем мужчины того же возраста — эстрогены стимулируют ЛПВП-рецепторы печени. После менопаузы ЛПНП нарастает, и к 60–70 годам общий холестерин у женщин нередко превышает мужской.
Беременность физиологически повышает общий холестерин в 1,5–2 раза — особенно во II–III триместре. Это нормально и не требует коррекции.
Критический момент: общий холестерин — грубый ориентировочный показатель. Два человека с одинаковым общим холестерином 6,5 ммоль/л могут иметь принципиально разный риск: один — за счёт высокого ЛПВП и нормального ЛПНП, другой — за счёт высокого ЛПНП и низкого ЛПВП. Именно поэтому для клинических решений всегда нужна полная липидная панель.
Как правильно сдавать анализ на холестерин
Холестерин входит в липидную панель и требует стандартной подготовки для всего профиля.
- Строго натощак — минимум 12 часов. Приём пищи практически не влияет на общий холестерин (в отличие от триглицеридов), но для точного расчёта ЛПНП по формуле Фридвальда нужен постпрандиальный нейтральный фон
- Исключить алкоголь за 48–72 часа — алкоголь повышает триглицериды и влияет на расчётный ЛПНП
- Стабильный рацион в течение 2–3 недель — резкое изменение питания даёт нетипичный результат
- Острые заболевания и инфаркт снижают холестерин на 10–40% — отложить анализ на 6–8 недель после выздоровления
- При динамическом мониторинге — одна лаборатория, одинаковые условия
- Сообщить о препаратах: статины, фибраты, эстрогены, глюкокортикоиды, антипсихотики — все существенно влияют на уровень холестерина
Причины повышенного холестерина (гиперхолестеринемия)
Гиперхолестеринемия — самая частая липидная аномалия в мире, затрагивающая более 40% взрослого населения. Причины делятся на первичные (генетические) и вторичные (приобретённые).
Первичные (генетические) причины:
| Заболевание | Уровень холестерина | Особенности |
|---|---|---|
| Семейная гиперхолестеринемия (гетерозиготная) | 7–12 ммоль/л | 1:250–500 человек; сухожильные ксантомы |
| Семейная гиперхолестеринемия (гомозиготная) | 15–30 ммоль/л | 1:300 000; ИМ в детстве |
| Полигенная гиперхолестеринемия | 6–8 ммоль/л | Наиболее частая форма |
| Семейная комбинированная гиперлипидемия | Вариабельно | ЛПНП↑ + ТГ↑ |
Вторичные (приобретённые) причины:
| Причина | Механизм | Как распознать |
|---|---|---|
| Гипотиреоз | Снижение активности ЛПНП-рецепторов | Высокий ТТГ |
| Сахарный диабет 2 типа | Инсулинорезистентность → усиленный синтез ЛПОНП | Гипергликемия, ЛПНП↑ + ТГ↑ |
| Нефротический синдром | Компенсаторный синтез липопротеинов | Протеинурия, отёки |
| Хроническая болезнь почек | Нарушение катаболизма липопротеинов | Повышение креатинина |
| Обструктивные болезни печени / холестаз | Нарушение экскреции холестерина с желчью | Повышение ЩФ, ГГТ, билирубина |
| Ожирение | Инсулинорезистентность → избыток ЛПОНП | Абдоминальный тип, ТГ↑ |
| Питание с избытком насыщенных жиров | Снижение ЛПНП-рецепторной активности | Реагирует на диету |
| Глюкокортикоиды, прогестины, ретиноиды | Снижение ЛПНП-рецепторов | Связь с приёмом препарата |
| Беременность | Физиологическое повышение синтеза ЛПОНП | Нормализуется после родов |
Причины пониженного холестерина (гипохолестеринемия)
Очень низкий холестерин (< 3,0–3,5 ммоль/л) у взрослых — не всегда благо. Холестерин необходим для синтеза стероидных гормонов и нормального функционирования нервной системы.
Основные причины:
- Тяжёлые заболевания печени (цирроз, острая печёночная недостаточность) — снижение синтеза всех липопротеинов
- Тяжёлое голодание, кахексия, мальабсорбция — дефицит субстрата и нарушение всасывания жиров
- Гипертиреоз — ускоренный катаболизм ЛПНП, повышение активности ЛПНП-рецепторов
- Хроническая анемия, онкологические заболевания — потребление холестерина опухолевыми клетками
- Интенсивная терапия статинами — целенаправленное снижение; значения 1,5–2,5 ммоль/л безопасны при адекватном лечении
Очень низкий холестерин (< 2,5 ммоль/л) без объяснимой причины — повод исключить тяжёлую патологию печени и злокачественные заболевания.
Общий холестерин в системе липидного профиля
Общий холестерин — суммарный показатель, и интерпретировать его без понимания фракций невозможно. Это исходная точка, а не конечный ответ.
Коэффициент атерогенности (КА) = (Общий холестерин − ЛПВП) / ЛПВП. Отражает соотношение «плохих» и «хороших» фракций. Норма: < 3,0; пограничный: 3,0–4,0; высокий риск: > 4,0–5,0.
При одинаковом общем холестерине 6,0 ммоль/л:
- Пациент А: ЛПВП = 2,0 → КА = 2,0 → риск низкий
- Пациент Б: ЛПВП = 0,8 → КА = 6,5 → риск очень высокий
Не-ЛПВП холестерин = Общий холестерин − ЛПВП. Включает ЛПНП + ЛПОНП + ЛППП — все атерогенные фракции. При высоких триглицеридах (> 4,5 ммоль/л) не-ЛПВП холестерин становится предпочтительной терапевтической целью вместо расчётного ЛПНП.
Связь с атеросклерозом: механизм ясен — избыток ЛПНП-частиц проникает в субэндотелиальное пространство, окисляется, захватывается макрофагами и формирует бляшки. Именно это делает контроль холестерина центральным элементом профилактики сердечно-сосудистых заболеваний.
Как снизить холестерин и когда нужны лекарства
Диета и образ жизни (снижают холестерин на 5–20%):
- Ограничение насыщенных жиров (красное мясо, сливочное масло, кокосовое и пальмовое масло, жирные молочные продукты) — до < 7% суточных калорий
- Полное исключение трансжиров (промышленная выпечка, маргарин) — наибольший эффект на соотношение ЛПНП/ЛПВП
- Увеличение растворимой клетчатки: овсяные отруби, бобовые, псиллиум — снижают ЛПНП на 5–10%
- Растительные стерины и станолы (2–3 г/сутки) — снижают ЛПНП на 8–15%
- Регулярная аэробная физическая активность — снижает ЛПНП умеренно, но значительно повышает ЛПВП
- Нормализация веса — потеря 10% массы тела снижает общий холестерин на 10–20%
Медикаментозное лечение:
- Статины — первая линия: снижают ЛПНП на 30–55%, умеренно снижают общий холестерин
- Эзетимиб — блокирует кишечное всасывание; дополнительно снижает ЛПНП на 15–20% в комбинации со статинами
- PCSK9-ингибиторы — при семейной гиперхолестеринемии и непереносимости статинов; снижают ЛПНП на 50–65%
Решение о начале медикаментозного лечения основывается не на уровне общего холестерина, а на суммарном сердечно-сосудистом риске — с учётом возраста, пола, давления, курения, диабета, семейного анамнеза. При уже перенесённом инфаркте или инсульте статины назначаются пожизненно вне зависимости от уровня холестерина.
О расширенном липидном профиле, роли ApoB и оптимальных уровнях холестерина для долголетия — в статье расширенный липидный профиль и долголетие.
Информация носит ознакомительный характер и не заменяет консультацию специалиста. Если у вас высокий холестерин — обратитесь к кардиологу или терапевту.
Часто задаваемые вопросы
Отчасти. Яйца богаты пищевым холестерином (~186 мг на желток), но влияние пищевого холестерина на уровень холестерина в крови значительно меньше, чем влияние насыщенных и трансжиров. У большинства людей умеренное потребление яиц (до 6–7 в неделю) не повышает риск сердечно-сосудистых заболеваний. Исключение — люди с семейной гиперхолестеринемией и гиперреспондеры (около 25% людей с генетической чувствительностью к пищевому холестерину). При инфаркте миокарда в анамнезе — лучше ограничить до 3–4 в неделю.
Да. Холестерин необходим для синтеза стероидных гормонов, витамина D, желчных кислот и миелина. Очень низкий холестерин (< 2,5–3,0 ммоль/л) без объяснимой причины — сигнал о возможной тяжёлой патологии: печёночной недостаточности, кахексии, тяжёлом гипертиреозе или онкологическом заболевании. Целенаправленное медикаментозное снижение до 1,5–2,0 ммоль/л при терапии статинами безопасно и хорошо документировано клинически.
Потому что он суммирует как «плохой» (ЛПНП), так и «хороший» (ЛПВП) холестерин. Высокий ЛПВП повышает общий холестерин — но снижает риск. Низкий ЛПВП снижает общий холестерин — но повышает риск. Один и тот же уровень 6,0 ммоль/л может означать низкий или очень высокий атерогенный потенциал в зависимости от фракций. Именно поэтому клинические руководства требуют полной липидной панели с ЛПНП, ЛПВП и триглицеридами для принятия терапевтических решений.
Зависит от суммарного сердечно-сосудистого риска. При уровне 5,5–6,0 ммоль/л у молодого человека без факторов риска — изменение питания и образа жизни первично. Ограничение насыщенных жиров, трансжиров, увеличение клетчатки и регулярные тренировки могут снизить холестерин на 10–15% за 3–6 месяцев. Важно оценить не только общий холестерин, но и ЛПНП, ЛПВП и глюкозу в крови — они вместе определяют, нужны ли дополнительные меры.
Да, и весьма существенно. Семейная гиперхолестеринемия (СГХ) — одно из наиболее распространённых моногенных заболеваний: гетерозиготная форма встречается у 1 из 250–500 человек. При СГХ ЛПНП-рецепторы на поверхности клеток дефектны или отсутствуют — печень не захватывает ЛПНП из крови, уровень нарастает с рождения. Без лечения инфаркт у мужчин с СГХ развивается к 40–50 годам, у женщин — к 50–60. Диагностические признаки: холестерин > 7–8 ммоль/л, семейный анамнез раннего инфаркта, сухожильные ксантомы.
При низком суммарном сердечно-сосудистом риске. Молодой человек (до 40 лет) без диабета, гипертонии, курения, с общим холестерином 6,0–7,0 ммоль/л и нормальными ЛПНП/ЛПВП — кандидат на изменение образа жизни, а не на статины. Решение принимается по шкале суммарного риска (SCORE, PCE) с учётом всех факторов. Но при уже перенесённом инфаркте миокарда, диабете с поражением органов-мишеней или семейной гиперхолестеринемии — статины назначаются независимо от уровня холестерина.
Загрузите фото или PDF анализа
ИИ расшифрует результаты анализов за 30 секунд
Выбрать файлОцените сервис
Ваш отзыв помогает нам улучшать сервис