Атеросклероз: механизм, симптомы, диагностика и лечение
Атеросклероз начинается ещё в молодости — первые жировые полоски в стенках аорты обнаруживают у подростков. Десятилетиями болезнь развивается без симптомов, а первым проявлением нередко становится инфаркт или инсульт. Разберём, как формируется атеросклеротическая бляшка, какие анализы выявляют риск на ранней стадии и что реально работает для остановки прогрессирования.
Что такое атеросклероз и как образуется бляшка
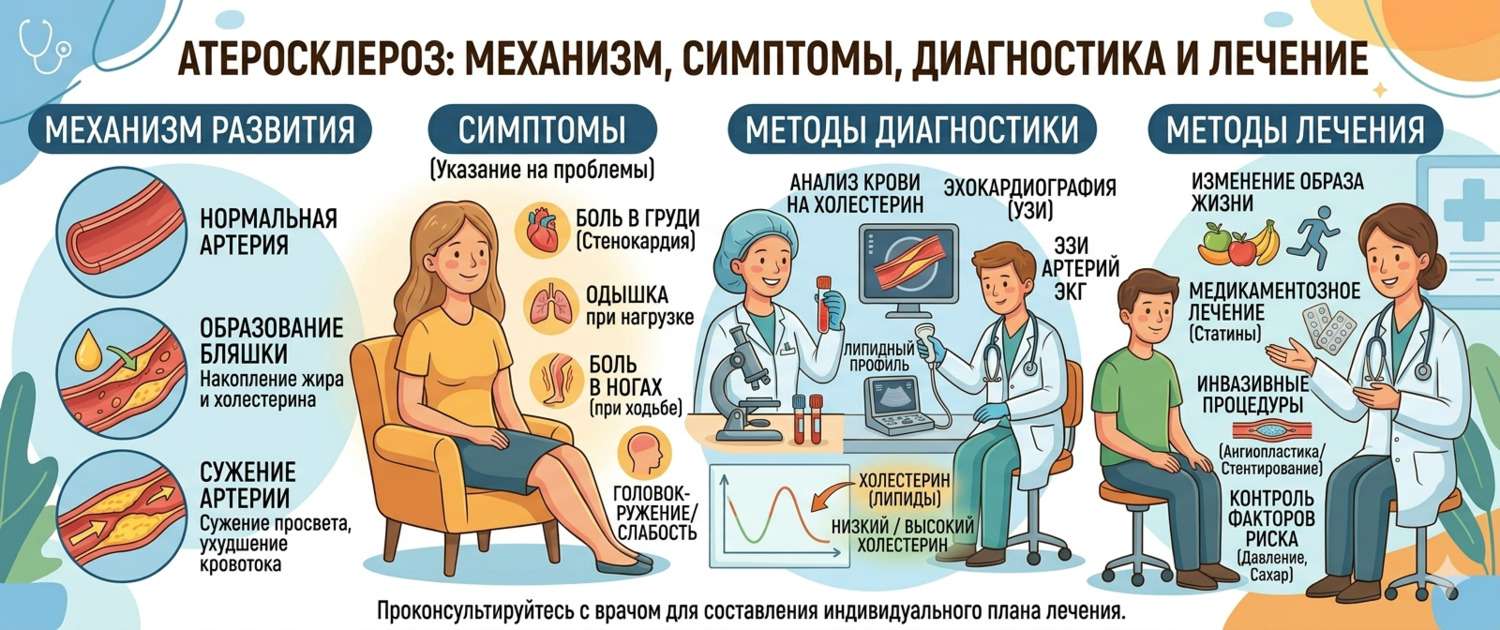
Атеросклероз — хроническое воспалительное заболевание артерий, при котором в их стенках накапливаются липиды, формируя атеросклеротические бляшки. Бляшки суживают просвет сосуда, нарушают кровоток и могут разрываться, вызывая тромбоз — острое перекрытие артерии.
Механизм — это история из нескольких актов. Всё начинается с повреждения эндотелия — внутренней выстилки артерии. Высокое давление, курение, высокий сахар, воспаление — всё это царапает эту хрупкую плёнку. В место повреждения проникают молекулы ЛПНП (плохого холестерина). Там они окисляются и поглощаются макрофагами, которые превращаются в «пенистые клетки» — жировые депо, уже не способные покинуть стенку сосуда. Постепенно формируется фиброзная бляшка с липидным ядром и фиброзной покрышкой. Разрыв покрышки — спусковой крючок для тромбоза и инфаркта.
Факторы риска атеросклероза
Факторы риска делят на немодифицируемые и модифицируемые — вторые поддаются коррекции.
Немодифицируемые: возраст (мужчины старше 45, женщины старше 55); мужской пол; наследственность (инфаркт у родственников до 55 лет у мужчин и до 65 у женщин).
Модифицируемые: повышенный ЛПНП и сниженный ЛПВП; артериальная гипертензия; курение — удваивает риск; сахарный диабет 2 типа; ожирение; гиподинамия; повышенные триглицериды; хроническое воспаление — маркер С-реактивный белок.
Симптомы атеросклероза: когда бляшка уже мешает
До сужения просвета артерии на 50–70% атеросклероз чаще всего бессимптомен. Симптомы зависят от локализации поражённых артерий.
Коронарные артерии: стенокардия (боль в грудной клетке при нагрузке), инфаркт миокарда.
Сонные и мозговые артерии: транзиторные ишемические атаки (ТИА), инсульт; шум в голове, снижение памяти и концентрации.
Артерии нижних конечностей: перемежающаяся хромота — боль в ногах при ходьбе, проходящая в покое; в тяжёлых случаях — критическая ишемия, гангрена.
Почечные артерии: вазоренальная гипертензия, устойчивая к лечению.
Диагностика: липидный профиль — центральный анализ
Главный инструмент оценки риска атеросклероза — липидная панель. Она включает все ключевые показатели.
| Показатель | Оптимально | Высокий риск |
|---|---|---|
| ЛПНП | < 3,0 ммоль/л | ≥ 4,0 ммоль/л |
| ЛПВП (мужчины) | > 1,0 ммоль/л | < 1,0 ммоль/л |
| ЛПВП (женщины) | > 1,2 ммоль/л | < 1,2 ммоль/л |
| Триглицериды | < 1,7 ммоль/л | ≥ 2,3 ммоль/л |
| Общий холестерин | < 5,0 ммоль/л | ≥ 6,2 ммоль/л |
После инфаркта или инсульта целевой ЛПНП значительно строже — менее 1,4–1,8 ммоль/л.
С-реактивный белок (высокочувствительный) — воспалительный маркер, независимый предиктор сердечно-сосудистых событий. СРБ выше 3 мг/л при нормальном ЛПНП — основание для более агрессивной профилактики.
Инструментальная диагностика: УЗИ сонных артерий с измерением толщины комплекса интима-медиа (ТИМ) — прямая визуализация бляшек; коронарная кальциевая шкала (КТ) — количественная оценка кальцификации коронарных артерий; коронарография — при подозрении на значимый стеноз.
Лечение и профилактика атеросклероза
Лечение атеросклероза — это снижение суммарного сердечно-сосудистого риска, а не просто снижение холестерина.
Изменение образа жизни
Основа — диета с ограничением насыщенных жиров (красное мясо, сливочное масло, сыр) и трансжиров (промышленная выпечка, фастфуд). Средиземноморская диета снижает риск сердечно-сосудистых событий на 30%. Физическая активность — 150 минут умеренной нагрузки в неделю: повышает ЛПВП, снижает триглицериды и воспаление. Отказ от курения — наиболее мощное одиночное вмешательство для снижения риска.
Статины
Ингибиторы ГМГ-КоА-редуктазы (аторвастатин, розувастатин) — препараты первой линии. Снижают ЛПНП на 30–60%, уменьшают воспаление в бляшке, стабилизируют её. Принимаются пожизненно при высоком риске. Мышечная боль — наиболее частый побочный эффект, требует контроля.
Дополнительная терапия
При недостижении целевого ЛПНП на статинах добавляют эзетимиб или ингибиторы PCSK9 (эволокумаб, алирокумаб) — последние снижают ЛПНП на 50–60% дополнительно.
Когда срочно к врачу
Немедленно при: давящей боли за грудиной с иррадиацией в руку или челюсть — возможен инфаркт миокарда; внезапной слабости или онемении половины лица, руки, ноги — возможен инсульт; внезапной потере зрения на один глаз; боли в ноге в покое с изменением цвета кожи — критическая ишемия конечности.
Итог
Атеросклероз — управляемое заболевание при своевременной диагностике и активном лечении. Липидная панель раз в 5 лет начиная с 35–40 лет — минимальный стандарт скрининга. Чем раньше выявлен высокий ЛПНП и начата коррекция, тем меньше бляшек успевает сформироваться.
Статья носит информационный характер. Интерпретация анализов и назначение лечения — задача врача.
Часто задаваемые вопросы
Основной — липидная панель: ЛПНП, ЛПВП, триглицериды, общий холестерин. Дополнительно — высокочувствительный С-реактивный белок как маркер воспаления в стенке сосуда. Сдавать натощак (голодание 9–12 часов). Скрининг рекомендуется с 35–40 лет раз в 5 лет, а при наличии факторов риска — ежегодно.
Полный регресс бляшек — редкость, но их стабилизация и частичное уменьшение реальны. Интенсивное снижение ЛПНП статинами в сочетании с изменением образа жизни доказанно уменьшает объём атеросклеротических бляшек по данным внутрисосудистого УЗИ. Главная цель — сделать бляшку стабильной и предотвратить её разрыв.
ЛПНП переносит холестерин из печени в ткани и при избытке откладывается в стенках артерий — поэтому его называют «плохим». ЛПВП забирает холестерин из тканей и возвращает в печень для утилизации — «хороший», защитный. Важна не только абсолютная цифра, но и соотношение: высокий ЛПНП + низкий ЛПВП — наиболее неблагоприятное сочетание.
При высоком и очень высоком сердечно-сосудистом риске — как правило, да. Атеросклероз — хроническое заболевание, и риск не исчезает после достижения целевого ЛПНП. Отмена статинов приводит к возврату уровня холестерина. При среднем риске — решение индивидуальное, с учётом образа жизни и динамики показателей.
Очень тесно. Сахарный диабет 2 типа ускоряет развитие атеросклероза в 2–4 раза: хронически высокий сахар повреждает эндотелий, а нарушения липидного профиля при диабете — повышенные триглицериды и сниженный ЛПВП — дополнительно усиливают риск бляшкообразования.
Да, но эффект умеренный при нормальном обмене веществ. Насыщенные жиры и трансжиры повышают ЛПНП. Средиземноморская диета (оливковое масло, рыба, овощи, орехи) снижает риск сердечно-сосудистых событий на 25–30%. При наследственной гиперхолестеринемии одной диеты недостаточно — без статинов ЛПНП не нормализуется.
Загрузите фото или PDF анализа
ИИ расшифрует результаты анализов за 30 секунд
Выбрать файлОцените сервис
Ваш отзыв помогает нам улучшать сервис