Рак молочной железы: симптомы, диагностика и лечение
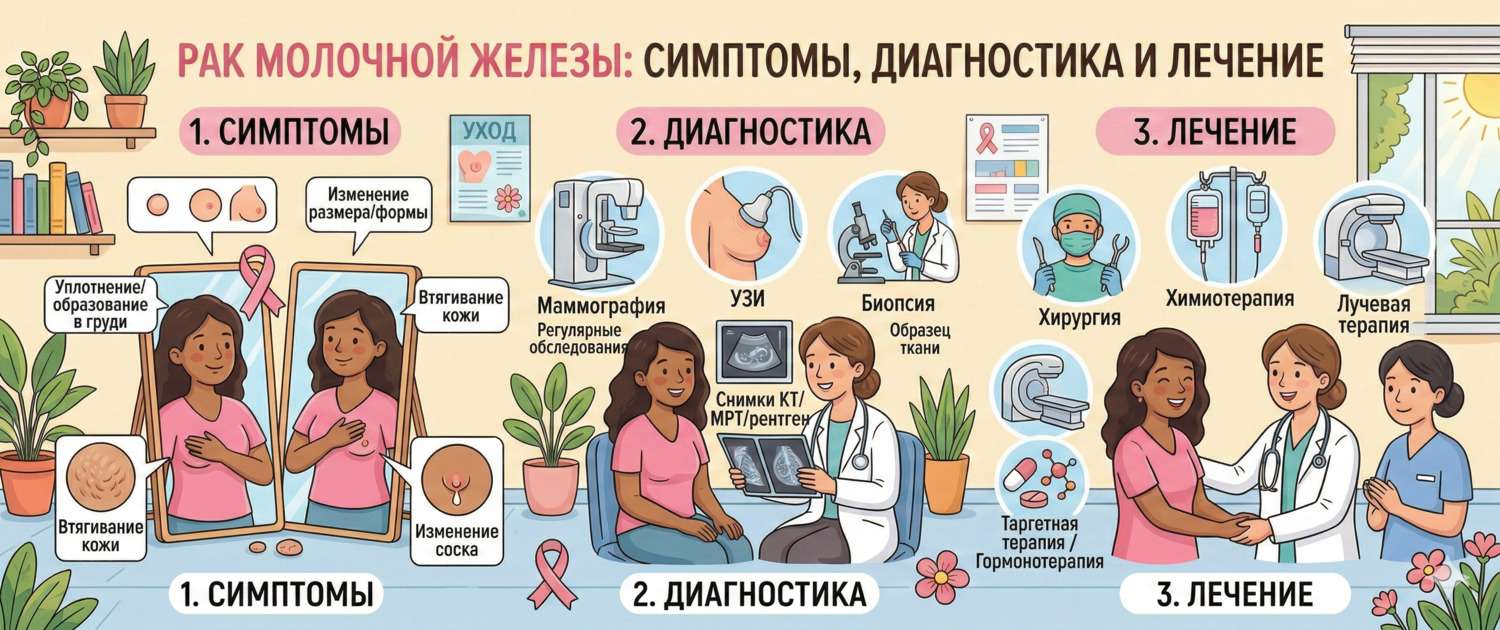
Каждая восьмая женщина в мире столкнётся с раком молочной железы в течение жизни. Это самый распространённый рак у женщин — и одновременно один из наиболее хорошо поддающихся лечению при раннем выявлении: пятилетняя выживаемость на I стадии превышает 95%. Разрыв между этой цифрой и реальной смертностью объясняется одним — поздней диагностикой. Понимание симптомов, факторов риска и принципов скрининга — то, что реально спасает жизни.
Что такое рак молочной железы и его молекулярные подтипы
Рак молочной железы (РМЖ) — злокачественная опухоль, развивающаяся из клеток железистой ткани или протоков молочной железы. В 80–85% случаев это инвазивный протоковый рак (IDC) — опухоль из клеток молочных протоков, прорастающая в окружающую ткань. Дольковый рак (ILC, 10–15%) исходит из долек железы и нередко выявляется одновременно в обеих молочных железах.
Современная онкология делит РМЖ не столько по гистологическому типу, сколько по молекулярному подтипу — это принципиально для выбора лечения:
| Подтип | Рецепторный профиль | Доля | Прогноз |
|---|---|---|---|
| Люминальный A | ER+/PR+, HER2–, Ki-67 низкий | 40–45% | Наилучший |
| Люминальный B | ER+/PR±, HER2– или HER2+, Ki-67 высокий | 20–25% | Умеренный |
| HER2-обогащённый | ER–/PR–, HER2+ | 10–15% | Улучшился с таргетной терапией |
| Тройной негативный | ER–/PR–, HER2– | 15–20% | Наиболее агрессивный |
Люминальные подтипы — гормонзависимые: эстрадиол и прогестерон стимулируют их рост. Именно поэтому гормональная (антиэстрогенная) терапия — ключевой элемент их лечения. HER2-обогащённые опухоли зависят от гиперактивации рецептора HER2 — для них разработаны специфические таргетные препараты. Тройной негативный рак (ТНРМЖ) не имеет ни одного из этих рецепторов и наиболее сложен в лечении: он агрессивен, часто возникает у молодых женщин и носительниц BRCA1-мутации.
Стадирование по системе TNM:
| Стадия | Характеристика | 5-летняя выживаемость |
|---|---|---|
| 0 | Карцинома in situ (DCIS, LCIS) | ~99% |
| I | Опухоль ≤ 2 см, без поражения лимфоузлов | 95–99% |
| II | Опухоль 2–5 см или поражение 1–3 подмышечных лимфоузлов | 75–90% |
| III | Местно-распространённый процесс | 40–70% |
| IV | Отдалённые метастазы (кости, лёгкие, печень, мозг) | 20–30% |
Причины и факторы риска
Рак молочной железы — заболевание с хорошо изученными факторами риска. Около 30% всех случаев потенциально связаны с модифицируемыми факторами образа жизни.
Мутации BRCA1 и BRCA2 — наиболее значимые наследственные факторы. Пожизненный риск РМЖ при BRCA1 достигает 70–80%, при BRCA2 — 45–85%. Те же мутации резко повышают риск рака яичников — именно поэтому носительницам предлагают профилактическую двустороннюю мастэктомию или интенсивный скрининговый протокол. Другие гены высокого риска: PALB2 (риск 35–60%), CHEK2, ATM, TP53 (синдром Ли–Фраумени — риск до 85%).
Возраст и репродуктивный анамнез. Риск нарастает после 40 лет и резко увеличивается после 50. Ранние менархе (до 12 лет), поздняя менопауза (после 55 лет) и отсутствие беременностей увеличивают суммарную эстрогенную экспозицию ткани молочной железы и повышают риск на 20–50%.
Заместительная гормональная терапия (ЗГТ): комбинированная ЗГТ (эстроген + прогестин) при длительном применении (> 5 лет) повышает риск РМЖ на 20–25%. Монотерапия эстрогенами — в меньшей степени и только при длительности более 10 лет.
Ожирение после менопаузы: жировая ткань является основным источником эстрогенов в постменопаузе через периферическую ароматизацию андрогенов. ИМТ > 30 повышает риск постменопаузального РМЖ на 30–60%. До менопаузы ожирение несколько снижает риск люминального типа, но повышает — тройного негативного.
Алкоголь: один из немногих доказанных диетических факторов риска. Каждые 10 г алкоголя в день (примерно 1 стандартная порция) повышают риск РМЖ на 7–10%. Механизм — повышение уровня циркулирующего эстрадиола.
Плотность ткани молочной железы: высокая маммографическая плотность (класс D по BI-RADS) увеличивает риск в 4–6 раз и одновременно затрудняет выявление опухоли на маммографии — необходимо дополнительное УЗИ или МРТ.
Предшествующее облучение грудной клетки в молодом возрасте (например, при лечении лимфомы Ходжкина) — значительный фактор риска: РМЖ может развиться через 15–30 лет после облучения.
Симптомы: ранние и поздние признаки
Ранний рак молочной железы часто не имеет никаких симптомов и выявляется только при маммографии — именно поэтому регулярный скрининг так важен. Когда симптомы появляются, это нередко указывает на более запущенный процесс.
Признаки, требующие немедленного обращения к врачу:
- Новообразование или уплотнение в молочной железе или подмышечной области, которого раньше не было. Большинство пальпируемых образований — доброкачественные (кисты, фиброаденомы), но любое новое уплотнение подлежит обследованию
- Изменение формы или размера молочной железы
- Симптом «лимонной корки» (peau d'orange) — диффузное утолщение и отёчность кожи, напоминающее кожуру цитруса. Признак инвазии лимфатических сосудов кожи — характерен для воспалительного рака
- Втяжение кожи или соска — симптом тяжения опухоли на связки Купера
- Выделения из соска — особенно кровянистые или односторонние
- Покраснение, мокнутие или изъязвление кожи ареолы и соска — симптом болезни Педжета (особая форма РМЖ)
- Стойкий отёк всей молочной железы с покраснением и повышением температуры кожи без признаков инфекции — воспалительный рак, требующий экстренного обследования
Боль в молочной железе — не характерный симптом РМЖ. Большинство болезненных образований оказываются доброкачественными. Однако отсутствие боли не является признаком доброкачественности: большинство злокачественных опухолей безболезненны на ранних стадиях.
Диагностика: маммография, биопсия и анализы
Диагностика РМЖ строится на трёх уровнях: скрининговое исследование → подтверждающая визуализация → морфологическая верификация биопсией.
Маммография — золотой стандарт скрининга у женщин от 40–50 лет. Двухпроекционная цифровая маммография выявляет опухоли размером 5–10 мм, недоступные для пальпации. Томосинтез (3D-маммография) снижает частоту ложноположительных результатов при высокой плотности железы.
УЗИ молочных желёз — дополнительный метод для женщин с плотной тканью, моложе 40 лет, при пальпируемом образовании и для дифференцировки кистозных и солидных образований.
МРТ молочных желёз с контрастом — наиболее чувствительный метод (95%). Показана: носительницам BRCA1/2, при неясной картине на маммографии/УЗИ, для оценки распространённости перед органосохраняющей операцией, при дольковом раке (часто мультифокальном).
Биопсия — единственный метод морфологического диагноза. Стержневая (core-needle) биопсия под УЗ- или маммографическим контролем — стандарт: даёт материал для гистологии и ИГХ-анализа (ER, PR, HER2, Ki-67). Вакуум-ассистированная биопсия применяется при микрокальцинатах.
Лабораторные тесты при установленном диагнозе:
Общий анализ крови — исходная картина кроветворения перед химиотерапией; нейтропения и анемия — наиболее частые ограничивающие осложнения цитостатической терапии.
Печёночные пробы — при подозрении на метастазы в печень и для мониторинга гепатотоксичности таргетных препаратов (трастузумаб, лапатиниб).
Панель онкомаркеров — CA 15-3 и CEA применяются для мониторинга при метастатическом РМЖ: их рост на фоне ремиссии — ранний признак прогрессирования. Для первичной диагностики маркёры не используются.
Молекулярная диагностика: рецепторный статус и мутации
Патоморфологическое заключение по биопсии — ключевой документ, определяющий всю стратегию лечения. Помимо гистологического типа, оно содержит:
Рецепторный статус: ER (рецептор эстрогена) и PR (рецептор прогестерона) определяют чувствительность к гормональной терапии. ER-положительность (≥ 1% окрашенных клеток) — показание к антиэстрогенной терапии. При высокой экспрессии (Allred score ≥ 6) эффект гормональной терапии максимален.
HER2-статус: определяется ИГХ (3+ = положительный, 2+ = неопределённый → FISH/CISH для уточнения). HER2-положительность — показание к трастузумабу, пертузумабу и другим таргетным агентам. Новая категория «HER2-ультранизкий» (1+) — потенциальная мишень для конъюгата трастузумаб-дерукстекан.
Ki-67: индекс пролиферации. Ki-67 > 20–30% — высокая пролиферативная активность, неблагоприятный прогностический фактор, показание к более агрессивной системной терапии.
Геномные тесты (Oncotype DX, MammaPrint) — при ранних стадиях люминального типа позволяют рассчитать риск отдалённого рецидива и решить вопрос о назначении химиотерапии. У части пациенток с низким геномным риском химиотерапия не улучшает выживаемость — что позволяет избежать её токсичности.
Тестирование на мутации BRCA1/2 показано всем пациенткам моложе 50 лет, при тройном негативном РМЖ, при семейном анамнезе РМЖ или рака яичников. Выявление мутации меняет тактику системного лечения (PARP-ингибиторы) и определяет подход к наблюдению за контралатеральной железой.
Лечение рака молочной железы
Лечение РМЖ мультидисциплинарно: хирург, онколог, радиолог, реконструктивный хирург и психолог работают в команде. Тактика определяется стадией, молекулярным подтипом, рецепторным и HER2-статусом.
Хирургическое лечение:
- Органосохраняющая операция (лампэктомия/квадрантэктомия) с последующей лучевой терапией — при опухолях ≤ 3–4 см без мультифокальности. По выживаемости эквивалентна мастэктомии при соблюдении показаний
- Мастэктомия (удаление всей молочной железы) — при мультифокальном росте, противопоказаниях к лучевой терапии, носительстве BRCA, выборе пациентки. Немедленная реконструкция — стандарт в современных центрах
- Биопсия сторожевого лимфоузла заменила плановую аксиллярную лимфодиссекцию при клинически непоражённых лимфоузлах: снижает риск лимфедемы в разы при одинаковой онкологической эффективности
Лучевая терапия: после органосохраняющей операции — обязательна. После мастэктомии — при поражении ≥ 4 лимфоузлов, большом размере опухоли или позитивных краях резекции.
Химиотерапия:
- Неоадъювантная (до операции): позволяет уменьшить опухоль для органосохраняющей операции и оценить ответ in vivo. При полном патоморфологическом ответе (pCR) прогноз значительно улучшается
- Адъювантная (после операции): при HER2+ и ТНРМЖ — стандарт; при люминальных подтипах — по геномному тесту и стадии
- Режимы: антрациклины (доксорубицин, эпирубицин) ± таксаны (паклитаксел, доцетаксел) — основа большинства схем
Гормональная (эндокринная) терапия — только при ER+/PR+ опухолях:
- Тамоксифен (SERM): блокирует рецепторы эстрогена в ткани молочной железы; стандарт для пременопаузальных женщин; 5–10 лет лечения снижают риск рецидива на 40–50%
- Ингибиторы ароматазы (летрозол, анастрозол, экземестан): блокируют периферический синтез эстрадиола; стандарт для постменопаузальных женщин; превосходят тамоксифен по эффективности в постменопаузе
- CDK4/6-ингибиторы (палбоциклиб, рибоциклиб, абемациклиб) + ингибитор ароматазы — стандарт первой линии при метастатическом ER+/HER2– РМЖ: вдвое удлиняют медиану выживаемости без прогрессирования
HER2-таргетная терапия:
- Трастузумаб (герцептин) — моноклональное антитело к HER2; в адъювантном режиме снижает риск рецидива на 50% при HER2+ опухолях; 12 месяцев
- Пертузумаб — добавляется к трастузумабу при высоком риске; синергетический эффект
- Трастузумаб-дерукстекан (T-DXd) — конъюгат антитело-препарат; произвёл революцию в лечении метастатического HER2+ и HER2-низкого РМЖ: медиана выживаемости без прогрессирования в исследовании DESTINY-Breast04 составила 9,9 месяца против 5,1 месяца при химиотерапии
PARP-ингибиторы (олапариб, талазопариб): при метастатическом РМЖ с герминальными мутациями BRCA1/2 — значимо улучшают выживаемость без прогрессирования по сравнению с химиотерапией.
Иммунотерапия: пембролизумаб + химиотерапия — стандарт первой линии при метастатическом PD-L1-положительном ТНРМЖ; в неоадъювантном режиме при высоком риске раннего ТНРМЖ увеличивает частоту полного патоморфологического ответа.
Скрининг и профилактика
Маммографический скрининг:
- Средний риск: ежегодно или раз в 2 года с 40 (ВОЗ, NCCN) или с 50 лет (ряд европейских рекомендаций) до 74–75 лет; окончательный возраст начала — предмет дискуссии в разных странах, лучше уточнить у гинеколога
- Высокий риск (BRCA, PALB2, пожизненный риск > 20%): МРТ + маммография ежегодно начиная с 25–30 лет
Самообследование: ежемесячно на 5–7-й день цикла. Не заменяет маммографию, но позволяет заметить изменения между скрининговыми визитами. Знание нормального вида и ощущений своей груди — важный навык.
Профилактика:
- Поддержание нормального веса — особенно в постменопаузе
- Ограничение алкоголя до ≤ 1 порции в день или полный отказ
- Регулярная физическая активность (≥ 150 минут умеренной нагрузки в неделю снижает риск на 10–20%)
- Грудное вскармливание ≥ 12 месяцев суммарно — снижает риск на 10–15%
- При носительстве BRCA1/2 — обсуждение профилактической мастэктомии: снижает риск РМЖ на 95%
Когда нужно обратиться к врачу
Немедленно обратитесь к маммологу или гинекологу при наличии одного или нескольких признаков:
- новое уплотнение или образование в молочной железе или подмышечной ямке;
- изменение формы, размера или симметрии молочных желёз;
- втяжение кожи, сосок или симптом «лимонной корки»;
- кровянистые или односторонние выделения из соска;
- покраснение, отёк или воспаление молочной железы без признаков инфекции.
Вы старше 40 лет и не делали маммографию более 2 лет — запишитесь на скрининг, не дожидаясь симптомов. При семейном анамнезе РМЖ или рака яичников — обсудите с врачом тестирование на BRCA1/2 и индивидуальный протокол наблюдения.
Ранний рак молочной железы хорошо лечится. Пятилетняя выживаемость на I стадии — 95–99%. Не откладывайте обследование: цена промедления при этом диагнозе измеряется стадией, а значит — возможностями лечения.
Материал носит информационный характер и не заменяет консультацию врача.
Часто задаваемые вопросы
Прогноз определяется стадией, молекулярным подтипом и доступом к современному лечению. На стадии I пятилетняя выживаемость превышает 95%; на стадии II — 75–90%; на стадии III — 40–70%; на стадии IV — около 25–30% при современной таргетной терапии, а при некоторых подтипах (ER+/HER2–) медиана выживаемости при метастатическом процессе превышает 5 лет. Тройной негативный рак имеет наихудший прогноз среди ранних стадий, но при полном ответе на химиотерапию пятилетняя выживаемость сопоставима с люминальными подтипами.
Рекомендации различаются в разных странах. Большинство современных руководств (NCCN, ACR) рекомендуют начинать ежегодную маммографию с 40 лет при среднем риске. Ряд европейских стандартов — с 50 лет раз в 2 года. Женщинам с повышенным риском (семейный анамнез РМЖ, плотная ткань железы, атипичная гиперплазия при предыдущих биопсиях) показан более ранний старт. При носительстве BRCA1/2 — МРТ + маммография ежегодно с 25–30 лет. Оптимальный возраст начала скрининга уточните у гинеколога или маммолога.
Комбинированная заместительная гормональная терапия (ЗГТ) — эстроген + прогестин — при приёме более 5 лет повышает риск РМЖ на 20–25%. Монотерапия эстрогенами у женщин после гистерэктомии несёт значительно меньший риск. Важно: те же половые гормоны, что повышают риск РМЖ, снижают риск сердечно-сосудистых заболеваний и остеопороза. Решение о ЗГТ — баланс рисков и пользы, индивидуальный для каждой пациентки. Гормональная терапия также повышает риск тромбоза глубоких вен — ещё один фактор, который врач учитывает при назначении.
Химиотерапия при РМЖ закономерно угнетает кроветворение. Наиболее частые изменения: падение нейтрофилов (нейтропения — главный риск инфекции), снижение гемоглобина (анемия — причина усталости и одышки), тромбоцитопения. Надир — минимальные значения — наступает на 7–14-й день после введения цитостатика. Именно поэтому перед каждым циклом проверяют развёрнутый анализ крови: при нейтрофилах ниже 1,5 × 10⁹/л цикл откладывают. Применение Г-КСФ (факторы роста нейтрофилов) снижает риск тяжёлой нейтропении и позволяет соблюдать плановую интенсивность лечения.
Около 5–10% всех случаев РМЖ связано с наследственными мутациями — главным образом BRCA1 и BRCA2. Ещё 15–20% демонстрируют семейную кластеризацию без выявленного синдрома. Показания для генетического тестирования: РМЖ до 50 лет; тройной негативный РМЖ в любом возрасте; два и более случая РМЖ у родственников первой линии; рак яичников в семейном анамнезе; мужской рак молочной железы у родственника. Выявление мутации определяет не только лечение самой пациентки, но и тактику наблюдения для её дочерей и сестёр.
Да, при подходящих показаниях. Органосохраняющая операция (лампэктомия с лучевой терапией) по данным крупных рандомизированных исследований обеспечивает такую же общую выживаемость, как мастэктомия. Показания: опухоль ≤ 3–4 см, один очаг, отсутствие противопоказаний к облучению, желание пациентки. При большем размере опухоли предварительная химиотерапия (неоадъювантная) позволяет уменьшить опухоль и сделать органосохраняющую операцию возможной у части пациенток. При носительстве BRCA1/2 риск нового рака в оставшейся ткани выше, что часто склоняет выбор в сторону двусторонней мастэктомии.
Загрузите фото или PDF анализа
ИИ расшифрует результаты анализов за 30 секунд
Выбрать файлОцените сервис
Ваш отзыв помогает нам улучшать сервис