Синдром поликистозных яичников (СПКЯ): симптомы, анализы и лечение
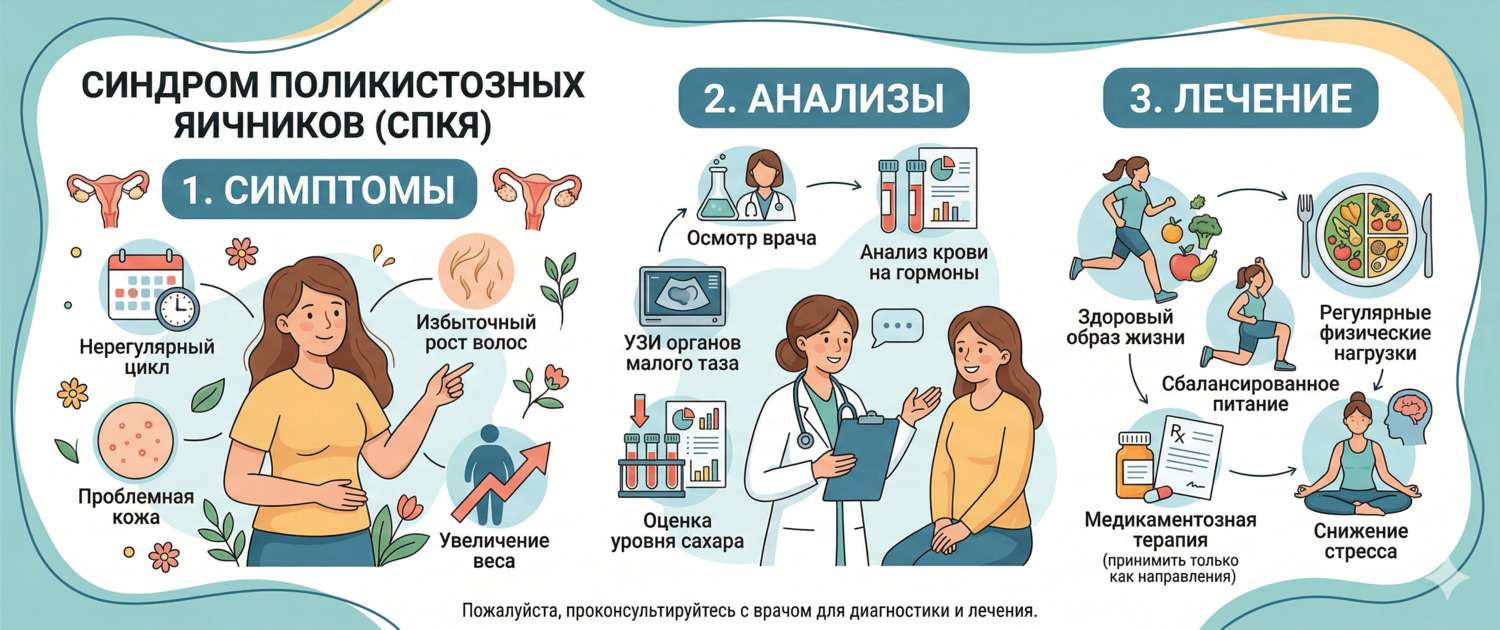
Нерегулярные месячные, лишний вес, который не уходит при любых диетах, прыщи после 25 лет и волосы там, где им не место — каждый из этих признаков по отдельности кажется несущественным. Но если они собираются вместе, за ними может стоять один диагноз: синдром поликистозных яичников. СПКЯ — самое распространённое эндокринное расстройство у женщин репродуктивного возраста: им страдает около 10–13% женщин по всему миру, причём значительная часть узнаёт об этом лишь тогда, когда начинает планировать беременность. Разберём, что происходит в организме при СПКЯ и как с этим работать.
Что такое СПКЯ и как он развивается
Синдром поликистозных яичников — это хроническое эндокринное заболевание, в основе которого лежит нарушение регуляции женских половых гормонов. Название немного вводит в заблуждение: «поликистоз» звучит как множественные кисты, но на самом деле речь идёт о мелких незрелых фолликулах, которые не могут полностью созреть и выйти в виде яйцеклетки — то есть об ановуляции.
В норме фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ) работают в строгом ритме: ФСГ стимулирует созревание фолликула, ЛГ запускает овуляцию. При СПКЯ этот баланс нарушается: уровень ЛГ хронически повышен относительно ФСГ, соотношение ЛГ/ФСГ превышает 2–3:1. Яичники получают неправильный сигнал и начинают вырабатывать избыток андрогенов — прежде всего тестостерона. Высокий тестостерон блокирует окончательное созревание фолликулов, и они «застывают» на промежуточной стадии — отсюда характерная картина на УЗИ: яичник с ожерельем из 12 и более мелких фолликулов по периферии.
Второй ключевой механизм — инсулинорезистентность. У 65–70% женщин с СПКЯ клетки хуже реагируют на инсулин, и поджелудочная железа компенсаторно выбрасывает его в избытке. Гиперинсулинемия напрямую стимулирует яичники вырабатывать ещё больше андрогенов — и круг замыкается. Именно этим объясняется, почему снижение веса при СПКЯ нередко восстанавливает цикл: каждый лишний килограмр усиливает инсулинорезистентность, а его потеря разрывает порочный круг.
Симптомы СПКЯ у женщин
СПКЯ — гетерогенный синдром, и у двух женщин с одним диагнозом симптомы могут разительно отличаться. Тем не менее есть три кластера проявлений, которые встречаются чаще всего.
Нарушения менструального цикла:
- Олигоменорея — редкие месячные с циклом длиннее 35 дней (наиболее частый вариант)
- Аменорея — отсутствие менструаций более 3 месяцев
- Нерегулярный цикл с непредсказуемой длиной
- Обильные менструации на фоне длительного отсутствия — из-за накопленного эндометрия
Признаки гиперандрогении — избытка мужских половых гормонов:
- Гирсутизм — рост волос по мужскому типу: над верхней губой, на подбородке, груди, животе, внутренней поверхности бёдер
- Акне и жирная кожа, устойчивые к стандартному лечению
- Андрогенная алопеция — поредение волос на темени по мужскому типу
Метаболические нарушения:
- Избыточный вес или ожирение, особенно абдоминальное (жир преимущественно на животе)
- Тёмные бархатистые складки кожи в подмышках, на шее, в паху — акантоз нигриканс, маркёр тяжёлой инсулинорезистентности
- Хроническая усталость и перепады настроения, связанные с нестабильным уровнем сахара в крови
Важно понимать: СПКЯ можно иметь при нормальном весе и без выраженного гирсутизма. Стройная женщина с нерегулярным циклом — не менее вероятный кандидат на этот диагноз, чем женщина с ожирением и акне.
Причины СПКЯ и факторы риска
Точная причина СПКЯ до сих пор не установлена — это одна из немногих областей, где медицина честно говорит «мы не знаем всего». Болезнь явно имеет генетическую основу: риск СПКЯ у дочерей и сестёр женщин с этим диагнозом в 5–8 раз выше среднего. Но гены — это предрасположенность, а не приговор: среда их «включает».
| Фактор | Роль |
|---|---|
| Наследственность | Сильная — несколько генов, регулирующих чувствительность к инсулину и стероидогенез |
| Избыточный вес | Усиливает инсулинорезистентность → больше андрогенов из яичников |
| Внутриутробное воздействие андрогенов | Эпигенетическое программирование оси яичники–гипофиз ещё до рождения |
| Дисбиоз кишечника | Влияет на метаболизм эстрогенов и инсулинорезистентность — активная область исследований |
| Хронический стресс | Нарушает ось гипоталамус–гипофиз–яичники через кортизол |
| Низкая физическая активность | Снижает чувствительность тканей к инсулину |
Диагностика СПКЯ: критерии и анализы
Диагноз ставится по Роттердамским критериям 2003 года — достаточно двух из трёх:
- Нарушение овуляции (олиго- или ановуляция)
- Клинические или лабораторные признаки гиперандрогении
- Поликистозная морфология яичников на УЗИ (12+ фолликулов диаметром 2–9 мм в одном яичнике или объём яичника > 10 мл)
Перед постановкой диагноза необходимо исключить другие причины тех же симптомов: гипотиреоз, гиперпролактинемию, врождённую дисфункцию коры надпочечников, опухоли, секретирующие андрогены.
Обязательные анализы:
- ЛГ и ФСГ — оцениваются соотношение и абсолютные значения. При СПКЯ ЛГ/ФСГ > 2–3:1, хотя этот критерий не является обязательным для диагноза. Сдаются на 2–5 день цикла.
- Тестостерон — общий и свободный; повышен у 60–80% женщин с СПКЯ. Сдаётся утром натощак на 2–5 день цикла.
- Эстрадиол — при СПКЯ может быть нормальным или умеренно сниженным; важен для оценки фолликулярной функции.
- Инсулин натощак + глюкоза → расчёт индекса HOMA-IR. Золотой стандарт оценки инсулинорезистентности в амбулаторной практике.
- Глюкоза натощак и нагрузочный тест (ОГТТ) — риск предиабета при СПКЯ в 5–7 раз выше популяционного.
- ТТГ — гипотиреоз даёт аналогичную симптоматику и должен быть исключён в первую очередь.
- Гликированный гемоглобин — отражает средний уровень глюкозы за 3 месяца; рекомендован как скрининг метаболических нарушений при СПКЯ.
УЗИ органов малого таза — трансвагинальное предпочтительно; оценивается морфология яичников и состояние эндометрия. Важно: проводить на 5–7 день цикла, при наличии цикла.
Лечение СПКЯ: что реально работает
Универсальной «таблетки от СПКЯ» не существует — лечение подбирается под конкретную цель: восстановление цикла, лечение гирсутизма/акне, подготовка к беременности или коррекция метаболических нарушений.
Изменение образа жизни — первая линия при любой цели:
Снижение веса на 5–10% от исходного у женщин с избыточной массой восстанавливает овуляцию у 30–55% пациенток без какого-либо медикаментозного лечения. Механизм прямой: меньше жира → меньше инсулинорезистентности → меньше андрогенов из яичников. Умеренные аэробные нагрузки (150 минут в неделю) усиливают этот эффект независимо от изменения веса.
Метформин — основной препарат при метаболическом варианте СПКЯ:
- Снижает инсулинорезистентность и уровень андрогенов
- Восстанавливает регулярность цикла примерно у 50% женщин
- Снижает риск развития сахарного диабета 2 типа
- Назначается при наличии нарушений углеводного обмена или высоком кардиометаболическом риске
Комбинированные оральные контрацептивы (КОК) — при задаче восстановить цикл и справиться с гирсутизмом/акне без желания беременности:
- Подавляют избыточную секрецию ЛГ → снижают синтез андрогенов в яичниках
- Повышают уровень глобулина, связывающего половые гормоны (ГСПГ) → снижают свободный тестостерон
- КОК с антиандрогенным прогестином (дроспиренон, ципротерон) наиболее эффективны при акне и гирсутизме
При желании беременности:
- Летрозол (ингибитор ароматазы) — препарат первой линии для индукции овуляции при СПКЯ; превосходит по эффективности ранее применявшийся кломифен
- Метформин может быть добавлен как вспомогательный препарат
- ЭКО — при неэффективности индукции овуляции на протяжении 3–6 циклов
СПКЯ и беременность: что важно знать
СПКЯ — частая причина ановуляторного бесплодия, но не приговор. Большинство женщин с СПКЯ способны забеременеть — с лечением или без него, в зависимости от степени нарушений.
При беременности на фоне СПКЯ повышены риски:
- Гестационного диабета — в 2–3 раза выше среднего (исходная инсулинорезистентность)
- Преэклампсии и артериальной гипертонии беременных
- Преждевременных родов
- Невынашивания в первом триместре
Это не означает, что беременность противопоказана — означает, что она требует более внимательного наблюдения. Контроль глюкозы и давления, ранний скрининг гестационного диабета (ОГТТ на 24–28 неделе или раньше при факторах риска) — стандарт ведения таких пациенток.
Ещё один важный момент, о котором часто не предупреждают: при СПКЯ с ановуляцией невозможно предсказать овуляцию по стандартным тестам — цикл нерегулярный, тесты на овуляцию дают ложноположительные результаты из-за хронически повышенного ЛГ. Отслеживать овуляцию при СПКЯ лучше всего с помощью УЗИ-мониторинга фолликулов у гинеколога-репродуктолога.
Когда нужно к врачу
СПКЯ — хроническое состояние, которое требует наблюдения, а не разового лечения. К гинекологу или эндокринологу стоит обратиться:
- Если цикл нерегулярный (длиннее 35 дней или короче 21) на протяжении более 3 месяцев
- При появлении выраженного роста волос на лице или теле, акне, не поддающегося стандартному лечению
- При наборе веса на фоне привычного питания, особенно в области живота
- При планировании беременности и нерегулярном цикле — не стоит ждать 12 месяцев безуспешных попыток, как при регулярной овуляции: при СПКЯ рекомендуется обратиться к специалисту раньше
- При любых симптомах СПКЯ у женщин с семейной историей диабета 2 типа или сердечно-сосудистых заболеваний — метаболический риск в этом случае выше
СПКЯ хорошо поддаётся контролю. Правильно подобранная тактика — с учётом веса, целей и сопутствующих нарушений — позволяет большинству женщин жить с СПКЯ без существенного влияния на качество жизни и реализовать репродуктивные планы.
Статья носит ознакомительный характер. Диагноз и лечение — задача гинеколога или эндокринолога.
Часто задаваемые вопросы
Стандартный минимум при подозрении на СПКЯ: ЛГ и ФСГ (на 2–5 день цикла), общий и свободный тестостерон, эстрадиол, ТТГ (для исключения гипотиреоза), инсулин и глюкоза натощак для расчёта HOMA-IR, гликированный гемоглобин. Дополнительно — пролактин для исключения гиперпролактинемии, ДГЭА-С для дифференциации с надпочечниковой гиперандрогенией, а также УЗИ органов малого таза на 5–7 день цикла.
Да, большинство женщин с СПКЯ могут забеременеть. СПКЯ — частая причина ановуляторного бесплодия, но не абсолютная. При лёгких нарушениях снижение веса на 5–10% нередко восстанавливает овуляцию самостоятельно. При необходимости медикаментозной индукции овуляции препаратом первой линии является летрозол — он эффективен в 70–80% случаев. ЭКО применяется как следующий этап при неуспехе консервативного лечения.
Да, СПКЯ имеет выраженный наследственный компонент. У дочерей и сестёр женщин с СПКЯ риск развития синдрома в 5–8 раз выше среднего. Интересно, что у братьев пробанд с СПКЯ чаще встречается ранняя потеря волос и нарушения углеводного обмена — предполагается, что те же гены у мужчин проявляются иначе. Наследственность определяет предрасположенность, но образ жизни существенно влияет на то, реализуется ли она в болезнь.
Инсулинорезистентность при СПКЯ создаёт физиологический барьер для снижения веса: высокий инсулин блокирует расщепление жира и способствует его отложению в области живота. Кроме того, андрогены изменяют распределение жировой ткани в пользу висцерального жира. Стандартная низкокалорийная диета работает, но медленнее, чем у женщин без СПКЯ. Наиболее эффективны: ограничение быстрых углеводов, регулярные аэробные и силовые тренировки, при необходимости — метформин как вспомогательный препарат.
Нерегулярный цикл — один из признаков СПКЯ, но не единственный критерий. Для диагноза нужно наличие как минимум двух из трёх Роттердамских критериев: нарушение овуляции, признаки гиперандрогении (повышенный тестостерон или гирсутизм/акне) и характерная картина на УЗИ. Нерегулярный цикл без гиперандрогении и поликистозной морфологии — это не СПКЯ, а гипоталамическая дисфункция или другое состояние. Точный ответ даёт только комплексное обследование у гинеколога.
Бессимптомный СПКЯ всё равно требует наблюдения из-за долгосрочных метаболических рисков: женщины с СПКЯ имеют в 5–7 раз более высокий риск развития сахарного диабета 2 типа и повышенный риск сердечно-сосудистых заболеваний. Контроль гликированного гемоглобина и липидного профиля раз в 1–2 года — минимальный стандарт наблюдения даже при отсутствии жалоб. Лечение назначается при выявлении конкретных нарушений.
Загрузите фото или PDF анализа
ИИ расшифрует результаты анализов за 30 секунд
Выбрать файлОцените сервис
Ваш отзыв помогает нам улучшать сервис