Нефротический синдром: симптомы, причины и лечение
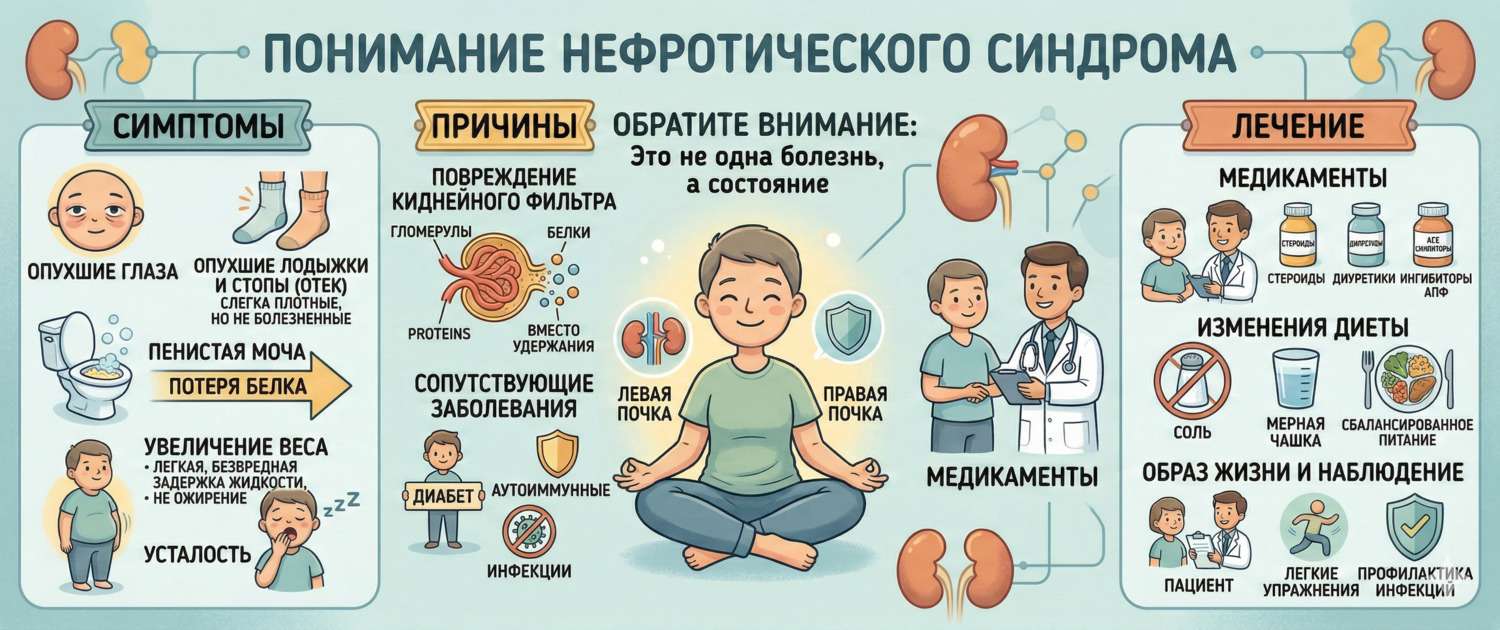
Отёки, которые начались с лица по утрам и постепенно распространились на всё тело, вместе с пенистой мочой и резкой усталостью — это классическая картина нефротического синдрома. За этим синдромом стоит одно фундаментальное нарушение: почечный фильтр стал проницаем для белка. Всё остальное — следствие.
Что такое нефротический синдром
Нефротический синдром — клинико-лабораторный симптомокомплекс, определяемый четырьмя классическими признаками:
- Массивная протеинурия — потеря белка с мочой > 3,5 г/сут у взрослых (> 40 мг/м²/час у детей). Это ключевой, определяющий признак — все остальные вытекают из него.
- Гипоальбуминемия — альбумин в крови < 35 г/л (часто < 25 г/л при развёрнутом синдроме).
- Генерализованные отёки — мягкие, симметричные, начинаются с периорбитальной области, затем распространяются на лодыжки, голени, мошонку, асцит, плевральный выпот.
- Гиперлипидемия — повышение общего холестерина, ЛПНП и триглицеридов. Компенсаторная реакция печени на снижение онкотического давления.
Пятый признак, часто включаемый в описание: липидурия — жировые цилиндры и «мальтийские кресты» в осадке мочи.
Нефротический синдром — не самостоятельный диагноз, а синдром, за которым всегда стоит конкретное заболевание клубочкового аппарата почек.
Механизм развития: почему теряется белок
Клубочковый фильтр в норме не пропускает крупные молекулы — альбумин (69 кДа) задерживается на трёх уровнях: эндотелии, базальной мембране и подоцитах (клетках с «ножками», покрывающих снаружи базальную мембрану). При нефротическом синдроме подоциты повреждаются — их «ножки» сглаживаются или сливаются. Фильтр становится проницаем для альбумина и других белков.
Последствия массивной протеинурии:
- Снижение онкотического давления плазмы → жидкость уходит из сосудов в ткани → отёки
- Гиповолемия → активация ренин-ангиотензин-альдостероновой системы → задержка натрия и воды → усиление отёков
- Сигнал дефицита белка → печень компенсаторно усиливает синтез всех белков, в том числе липопротеинов → гиперлипидемия
- Потеря антикоагулянтных белков (антитромбин III, протеин C и S) → гиперкоагуляция — риск тромбозов
Причины нефротического синдрома
У детей
Болезнь минимальных изменений (БМИ) — причина 90% нефротического синдрома у детей до 8 лет. При световой микроскопии биоптата почки изменений нет — только электронная микроскопия выявляет слияние «ножек» подоцитов. Прекрасно отвечает на глюкокортикоиды: ремиссия у 90% детей. Прогноз в целом хороший.
У взрослых
Первичные (идиопатические) гломерулопатии:
- Болезнь минимальных изменений (10–15%) — у взрослых часто ассоциирована с лимфомой Ходжкина, НПВС
- Фокально-сегментарный гломерулосклероз (ФСГС) — наиболее частая первичная причина у взрослых в США; нередко резистентен к терапии
- Мембранозная нефропатия — ведущая причина нефротического синдрома у взрослых европеоидной расы; идиопатическая (антитела к PLA2R) или вторичная
- Мембранопролиферативный гломерулонефрит
Вторичные (системные заболевания):
- Сахарный диабет — диабетическая нефропатия: наиболее частая причина нефротического синдрома у взрослых в мире
- Амилоидоз — отложение амилоидных фибрилл в клубочках; системный AL-амилоидоз или реактивный AA-амилоидоз
- Системная красная волчанка (СКВ) — волчаночный нефрит класса V
- Инфекции — гепатит B (мембранозная нефропатия), гепатит C (МПГН), ВИЧ (ФСГС), сифилис, малярия
- Лекарства — НПВС, препараты золота, пеницилламин, каптоприл, героин
Симптомы нефротического синдрома: отёки, протеинурия и осложнения
Отёки — визитная карточка нефротического синдрома. В отличие от сердечных отёков (начинаются снизу — с лодыжек) нефротические отёки типично начинаются с лица: периорбитальные отёки по утрам — один из первых признаков. Со временем отёки генерализуются: голени, мошонка, асцит, гидроторакс. Кожа над отёками бледная, мягкая, тестоватая.
Пенистая моча — избыток белка создаёт пену, которая долго не оседает. Один из первых замечаемых пациентами симптомов.
Общая слабость, утомляемость — следствие гипоальбуминемии и анемии (потеря трансферрина и эритропоэтина с мочой).
Гиперлипидемия и ксантомы — при длительном нефротическом синдроме возможно появление ксантом на коже.
Осложнения:
- Тромбозы и тромбоэмболии — тромбоз почечных вен (классическое осложнение мембранозной нефропатии), тромбоз глубоких вен, ТЭЛА. Обусловлен потерей антикоагулянтных белков с мочой и гиперфибриногенемией.
- Инфекции — потеря иммуноглобулинов и компонентов комплемента → высокий риск инкапсулированных бактерий (пневмококк, гемофильная палочка). Пневмококковый перитонит — характерное осложнение у детей с БМИ.
- Острое почечное повреждение — у 25–30% пациентов, механизмы: гиповолемия, тромбоз почечных вен, нефротоксические лекарства.
- Атеросклероз — хроническая гиперлипидемия при длительном нефротическом синдроме.
Диагностика: ключевые анализы
Моча:
- Суточная протеинурия > 3,5 г или соотношение белок/креатинин в разовой порции > 3,5 г/г — диагностический критерий
- Анализ мочи: белок +++, жировые цилиндры, «мальтийские кресты» в поляризованном свете
- Общий анализ крови с формулой
Кровь:
- Альбумин — снижен (< 35 г/л); тяжесть гипоальбуминемии коррелирует с тяжестью синдрома
- Общий белок — снижен
- Общий холестерин, ЛПНП, триглицериды — повышены
- Креатинин, мочевина — для оценки функции почек
- Коагулограмма — оценка гиперкоагуляции
- С-реактивный белок, СОЭ — воспалительные маркеры
Уточняющие тесты для выяснения причины:
- Антитела к ДНК, ANA — СКВ
- HBsAg, HCV, ВИЧ
- Антитела к PLA2R — мембранозная нефропатия
- Белок Бенс-Джонса в моче, иммунофиксация — амилоидоз, множественная миелома
- Биопсия почки — основной метод верификации морфологического диагноза у взрослых
Лечение нефротического синдрома
Лечение двунаправленное: специфическая терапия основного заболевания + симптоматическая коррекция.
Специфическая терапия:
- Болезнь минимальных изменений: глюкокортикоиды (преднизолон 1 мг/кг/сут) — ремиссия у 80–90% детей и ~75% взрослых. При рецидивах — такролимус, циклофосфамид, ритуксимаб.
- Мембранозная нефропатия: у 30% — спонтанная ремиссия. При прогрессировании — схема Понтичелли (кортикостероиды + хлорамбуцил), такролимус, ритуксимаб.
- ФСГС: глюкокортикоиды — первая линия; при резистентности — ингибиторы кальциневрина.
- Диабетическая нефропатия: ингибиторы РААС (иАПФ/БРА) — уменьшают протеинурию; ингибиторы SGLT2 — нефропротективный эффект; контроль гликемии (целевой HbA1c).
Симптоматическая терапия:
- Отёки: ограничение натрия (< 2 г/сут), петлевые диуретики (фуросемид). При гиповолемии — осторожно, риск ОПП.
- Гиперлипидемия: статины — снижают сердечно-сосудистый риск при длительном синдроме.
- Профилактика тромбозов: при альбумине < 20–25 г/л у пациентов с мембранозной нефропатией — обсуждается антикоагулянтная профилактика.
- Белок в диете: умеренное ограничение (0,8–1,0 г/кг/сут) — высокое потребление белка усиливает протеинурию.
- Вакцинация: против пневмококка и гриппа — при длительном нефротическом синдроме.
Когда нужно срочно обратиться к врачу
- Впервые появившиеся генерализованные отёки + пенистая моча — плановое обследование у нефролога в течение нескольких дней
- Одышка на фоне отёков — возможен гидроторакс или ТЭЛА
- Боль в ноге + отёк + покраснение — тромбоз глубоких вен, скорая
- Боль в боку + кровь в моче + нарастание отёков — возможный тромбоз почечных вен
- Лихорадка + боль в животе у ребёнка с нефротическим синдромом — исключить спонтанный перитонит
Информация носит ознакомительный характер и не заменяет консультацию нефролога.
Часто задаваемые вопросы
Нефротические отёки начинаются с лица — периорбитальные отёки по утрам — и мягкие, бледные, тестоватые. Сердечные отёки начинаются снизу (лодыжки, голени) и усиливаются к вечеру. При нефротическом синдроме характерна пенистая моча и снижение альбумина крови; при сердечной недостаточности — одышка, набухание шейных вен.
Это компенсаторный механизм: когда онкотическое давление плазмы падает из-за потери альбумина с мочой, печень получает сигнал и резко усиливает синтез всех белков — в том числе липопротеинов (ЛПНП, ЛПОНП). Параллельно снижается активность липопротеинлипазы. Итог — выраженная гиперлипидемия: общий холестерин может превышать 10–15 ммоль/л. Для контроля назначают липидную панель.
У детей до 8 лет — как правило, нет: болезнь минимальных изменений настолько вероятна, что назначают пробное лечение преднизолоном без биопсии. У взрослых биопсия почки обязательна для определения морфологического типа гломерулопатии — от этого зависит схема лечения. Исключение: очевидная вторичная причина (диабетическая нефропатия с длительным диабетом и характерными изменениями глазного дна).
Сам по себе нефротический синдром не смертелен, но его осложнения серьёзны: тромбоз почечных вен и ТЭЛА могут быть фатальны; инфекции на фоне иммунодефицита — опасны; длительная гиперлипидемия ускоряет атеросклероз. При своевременной диагностике и лечении прогноз при болезни минимальных изменений очень хороший. При ФСГС и мембранозной нефропатии — риск прогрессирования до хронической болезни почек.
Нет, это распространённое заблуждение. Высокое потребление белка усиливает клубочковую гиперфильтрацию и протеинурию, ускоряя повреждение почек. Рекомендуется умеренное потребление белка — 0,8–1,0 г/кг/сут. Потери белка компенсируются лечением основного заболевания, а не увеличением его потребления.
Загрузите фото или PDF анализа
ИИ расшифрует результаты анализов за 30 секунд
Выбрать файлОцените сервис
Ваш отзыв помогает нам улучшать сервис